基于RBRVS与DRGs的集成绩效评价系统是一种深度融合工作量量化、成本控制与质量管理的新型医院管理模式,其核心在于通过多维度数据整合与动态调整机制,实现资源优化配置和医疗服务价值提升。
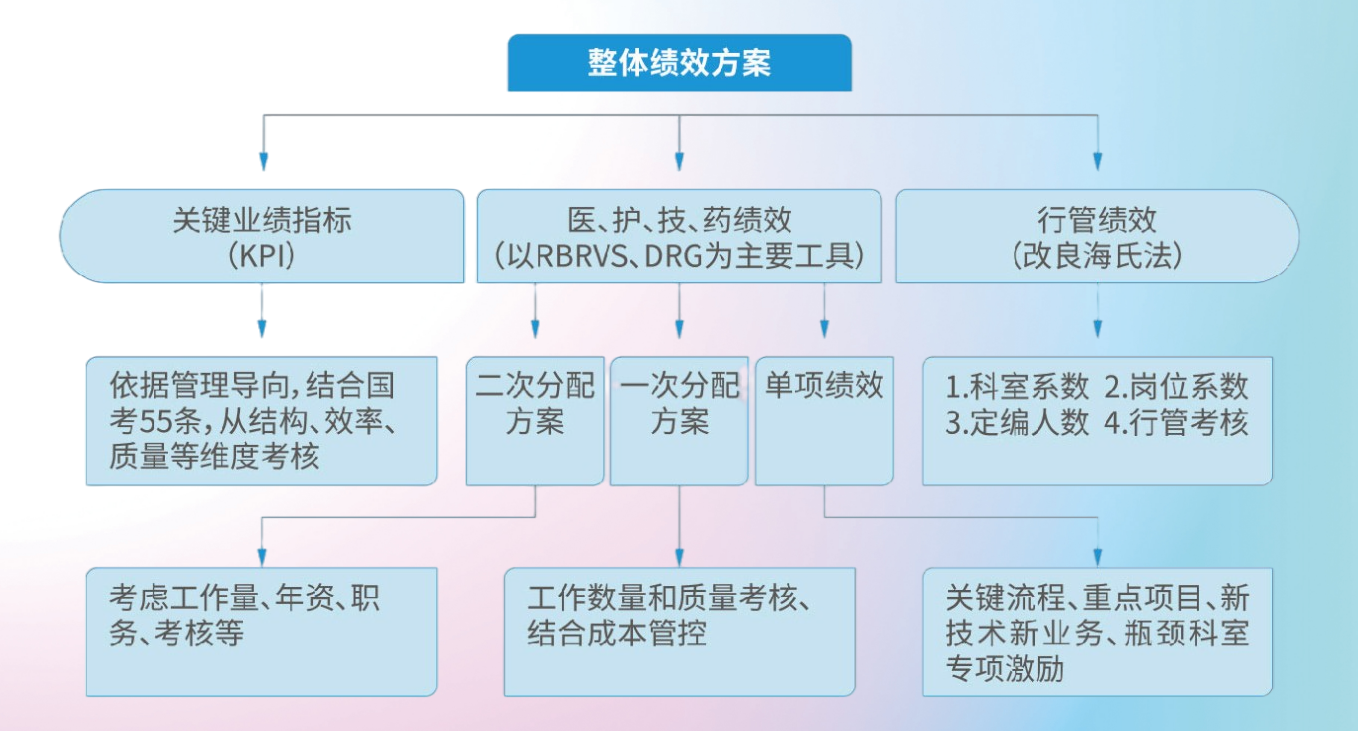
一、系统核心原理:双轮驱动,精准量化医疗价值
1、RBRVS:以资源消耗为尺,度量医疗项目价值
· 量化维度:通过“医生劳动价值点数(Work RVU)”“职业成本点数(Practice Expense RVU)”“保险责任点数(Malpractice RVU)”三维评估,覆盖手术时长、技术难度、风险系数等要素。例如,心脏搭桥手术因操作复杂、风险高,其RVU值显著高于普通换药。
· 动态调整:结合医院战略目标,对新技术、新项目赋予更高点数,激励科室开展高价值服务。如华西医院对达芬奇机器人手术设置超额奖励,推动技术迭代。
2、DRGs:以疾病组为单位,评估诊疗能力与效率
核心指标:
· CMI值(病例组合指数):反映收治病例的技术难度,CMI>2视为高难度病种。
· RW(病种权重):衡量资源消耗,RW越高,病种成本越高。
· 时间/费用消耗指数:评价效率,指数<1表示优于平均水平。
· 战略导向:通过“DRG组数”“总权重”等指标,引导科室优化病种结构。例如,武汉市Z医院通过DRG分析,发现神经外科CMI值高但DRG组数不足,针对性引入新技术扩大病种覆盖。
二、实施框架:从数据采集到战略落地
1、数据整合与系统嵌入
· 多源数据融合:对接HIS、电子病历、成本核算系统,采集诊疗项目、病案首页、成本等数据。例如,山东大学第二医院通过服务器环境搭建,整合10余个业务系统数据,解决“数据孤岛”问题。
· 自动化核算:嵌入流程引擎与规则引擎,实现绩效自动计算、审核与发放。如蓬涞数据系统支持“绩效核算-审核-发放”全流程线上化,效率提升50%以上。
2、绩效模型设计:分层分类,精准激励
临床科室:
· 公式:绩效=(RBRVS点数×工作量+DRGs绩点×权重-可控成本)×考核系数。
· 案例:武汉市Z医院对DRGs绩点设置“CMI占比40%、RW占比30%、低风险死亡率占比30%”的权重,鼓励收治疑难病例。
护理单元:
RBRVS+QOF模式:将护理风险、项目工作量(如静脉穿刺、重症监护)与DRGs指标(如时间消耗指数)结合。中日友好医院实施后,护理不良事件下降10.3%,护士满意度提升1.52分。
医技科室:
· 项目当量法:根据检查时长、技术难度赋值(如MRI当量值为3,X光为1)。金华市中心医院通过此法,使医技科室绩效与工作量强相关,避免“平均主义”。
3、战略协同与动态优化
· 平衡计分卡(BSC)整合:将财务、患者、内部流程、学习成长四维度指标纳入考核。例如,湖州市中心医院设定“门诊量增长率”“患者满意度”“科研产出”等指标,权重分配与医院战略目标挂钩。
· 反馈机制:月度反馈绩效数据,帮助科室调整病种结构。如J医院通过实时成本监测系统,发现某科室药占比超标,及时干预后药占比下降5%。
三、典型应用案例:从理论到实践的突破
1、武汉市Z医院:二维考核体系驱动高质量发展
实施效果:
· CMI值提升:从1.02增至1.15,高于省市平均水平。
· 高难度手术增长:四级手术占比从15%提升至25%。
· 成本管控:通过DRGs成本核算,耗材成本下降8%,次均费用增幅控制在3%以内。
关键动作:
· 设立“DRG组数+CMI”双指标,对神经外科、重症医学科等重点学科倾斜资源。
· 实施“超额手术量奖励”,外科医师绩效与手术难度挂钩,激发技术提升。
2、山东大学第二医院:绩效改革破解管理难题
创新举措:
· 院领导包片制度:书记、院长直接联系临床科室,解决绩效改革中的阻力。
· 日间化疗专项激励:针对化疗病人等床问题,设置“床日RW+床位使用率”双目标奖励,缩短平均住院日1.2天。
数据支撑:
· 运用波士顿矩阵分析科室运营效率,识别“明星科室”(高CMI、高RW)与“问题科室”(低CMI、高成本),针对性优化资源配置。
3、中日友好医院:护理绩效改革提升服务质量
改革亮点:
· RBRVS+QOF模型:将护理风险(如重症监护时长)、项目工作量(如静脉穿刺次数)与DRGs指标(如时间消耗指数)结合,避免“重数量轻质量”。
· 二次分配机制:护士绩效分为“基础绩效(60%)+能级绩效(35%)+奖励绩效(5%)”,能级系数与职称、技能挂钩,激励专业发展。
实施效果:
· 护理质量提升:压力性损伤发生率下降15%,跌倒率下降8%。
· 护士稳定性增强:离职率从1.91%降至1.23%,职业成功感评分提升2.46分。
四、系统优势:破解管理痛点,推动医院转型
1、公允评价,激发内生动力
· 避免“按收入提成”导致的过度医疗,通过多维指标(如工作量、质量、成本)平衡技术难度与风险。例如,护理垂直管理下,护士从“抱怨工作量”转为“主动协助收治患者”。
2、成本管控,提质增效
· 动态精算医疗项目成本,实时监控科室盈亏。如无锡市妇幼保健院通过成本核算,发现某科室药占比超标,调整后药占比下降12%,CMI值提升0.15。
3、数据驱动,精准决策
· 积累基线与标杆数据库,支持横向(行业)与纵向(历史)对比。例如,Z医院通过DRGs组数与CMI值分析,发现肿瘤科DRG组数多但CMI偏低,针对性引入高难度病种治疗技术。
4、医保协同,适应支付改革
· 推动DRG支付方式与临床价值对接。如华西医院通过“CMI加权绩效”,使内科医师绩效与病种难度挂钩,避免“挑轻避重”行为。
五、挑战与应对策略
1、数据质量与系统整合
· 挑战:HIS、电子病历等系统数据标准不一,影响绩效核算准确性。
· 应对:建立数据治理委员会,统一数据口径,定期校验数据质量。例如,J医院通过数据清洗,使DRG入组率从95%提升至99.58%。
2、科室协同与公平性
· 挑战:临床、医技、行政科室考核维度差异大,易引发内部矛盾。
· 应对:通过院级平衡计分卡统筹目标,设置“科室协同贡献奖”。如湖州市中心医院将“医技支持临床效率”纳入考核,促进科室合作。
3、政策适应性与动态优化
· 挑战:DRG/DIP支付方式改革频繁,绩效指标需及时调整。
· 应对:建立“政策响应机制”,每季度评估指标合理性。例如,武汉市Z医院在DIP试点中,新增“病种RW区间占比”指标,确保与医保政策协同。
六、未来趋势:智能化与患者中心化
1、AI赋能,实现精准绩效管理
· 智能分组:通过NLP自动解析病历,提升DRG分组准确率。如康博嘉HRP系统已实现98%的自动入组率。
· 动态调优:基于机器学习优化RVU赋值,反映技术进步。例如,华西医院每半年更新手术点数,确保与临床实际匹配。
2、患者体验整合,推动价值医疗
· 指标拓展:将“患者满意度”“康复质量”纳入核心评价。如湖州市中心医院设置“患者推荐度”指标,权重占10%,倒逼服务质量提升。
· 长期健康管理:通过DRGs延伸至出院后随访,评价“30天再入院率”等指标,促进全周期健康管理。
3、多维度绩效融合,适应复杂场景
· 综合模型:结合RBRVS、DRGs、KPI、BSC等工具,构建“分层分类”考核体系。例如,行政科室采用“工作量+技术难度+职称等级”评价,避免“一刀切”。
基于RBRVS与DRGs的集成绩效评价系统,已成为公立医院高质量发展的“指挥棒”。通过科学量化医疗价值,系统不仅破解了“多劳多得”与“优绩优酬”的平衡难题,更推动了医院从“规模扩张”向“质量效益”转型。未来,随着AI与大数据技术的融合,该系统将进一步实现智能化、精细化,为“价值医疗”时代提供有力支撑。























 1466
1466

 被折叠的 条评论
为什么被折叠?
被折叠的 条评论
为什么被折叠?








