MRI在多发性硬化症(MS)的诊断、病程监测和治疗反应评估中起着核心角色。先进的MRI技术揭示了MS的生物学特性,并促进了寻找可能在临床实践中应用的神经影像标记物。MRI提高了MS诊断的准确性,并加深了对疾病进展的理解。这也产生了大量可能的MRI标记物,其重要性和有效性尚待证实。本文将讨论五个磁共振在MS中的应用,从病理生理学到临床应用的新兴观点。这些观点包括:使用非侵入性MRI方法测量脑淋巴系统功能及其损害的可行性;使用T1加权至T2加权强度比来量化髓鞘含量;基于MRI特征而不是临床特征对MS表型的分类;灰质萎缩与白质萎缩的临床相关性;以及在评估大脑功能组织时,动态相对于静态的静息态功能连接性。对这些话题的批判性讨论可能会指导该领域的未来应用。本文发表在Radiology杂志。
要点:
■ 已经开发出几种基于MRI的方法来捕捉脑淋巴系统功能的不同特性;在多发性硬化症(MS)中,沿着脑脊液通道的扩散张量成像指数较低可能暗示脑淋巴系统功能总体受损。
■ T1加权到T2加权比例评估MS中的微观结构损伤,包括炎症、脱髓鞘、轴突丧失和铁质积累。
■ 在分类MS表型时,临床和MRI数据的组合比单独的临床或MRI评估更具信息量。
■ 灰质萎缩和白质萎缩在MS中都发挥着显著的角色,具有不同的功能含义。
■ 建议同时整合使用静态和动态的静息态功能连接性,以准确和全面地描述MS中的大脑功能组织。
引言
在过去的几十年中,MRI已经成为诊断和预测多发性硬化症(MS)以及治疗监测的中心工具(1)。MRI技术的改进,包括新的脉冲序列的开发,使得能够研究支撑MS生物学的病理生理机制,并有助于寻找可以在临床设置中应用的神经影像标记物。这提高了对MS表型的特征描述的准确性,以及描绘疾病进程中神经退行性现象的能力(2)。
对于MS患者,不断扩大的脑成像技术范围需要对其临床相关性进行严格的检查。本次评论报告了2021年11月4日举行的关于MS中MRI应用的课程的结论,参与者包括神经病学家(M.A.R.,M.M.,A.E.,P.P.,M.F.),神经放射科医师(T.T.),物理学家(M.B.),生物医学工程师(E.P.,L.S.,P.V.)和神经科学家(J.I.)。会议前确定了五个从病理生理学到MRI在临床实践中的应用等多个方面的最新和新兴问题(图1)。这些问题包括:(a)使用非侵入性MRI方法测量脑淋巴功能及其损害的可行性,(b)T1加权到T2加权(T1w/T2w)强度比来量化髓鞘含量,(c)基于MRI特征而不是临床特征对MS表型的分类,(d)灰质(GM)萎缩与白质(WM)萎缩的临床相关性,(e)在评估大脑组织时,动态相对于静态的静息态功能连接性。专家们对每个主题提供了总结(图1),总结在一个初稿中,该初稿在会议参与者之间流传用于批判性讨论和修订。该表格总结了为会议准备、讨论一系列演示文稿,并用于此次审查的参考文献的搜索策略和选择标准。
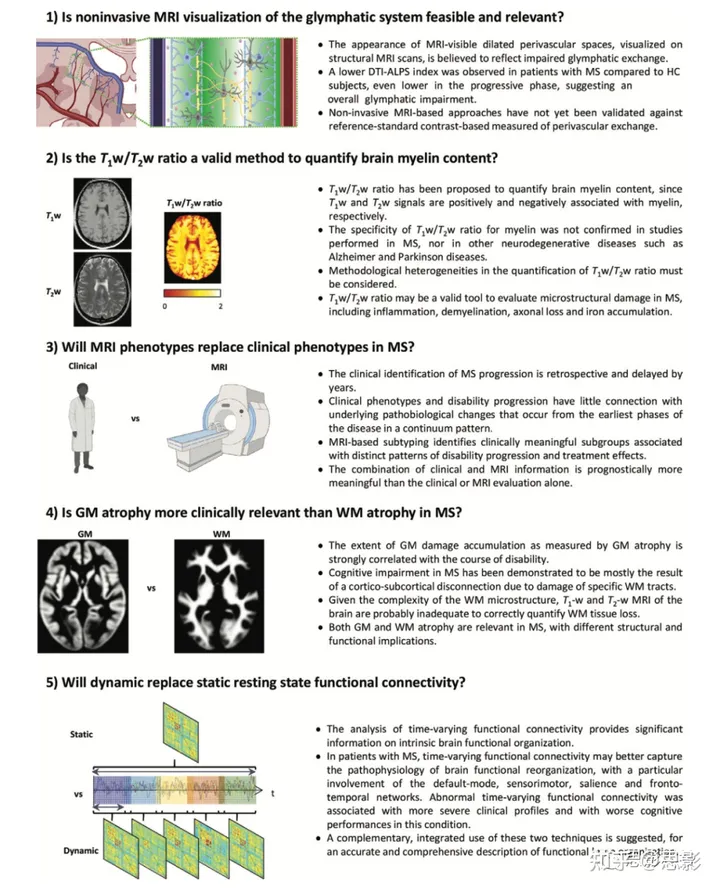
图1:讨论的关键主题和一致声明的总结。DTI-ALPS = 沿血管周围间隙的弥散张量成像分析,HC = 健康对照,GM = 灰质,MS = 多发性硬化症,T1w/T2w = T1加权至T2加权比,WM = 白质。
表.搜索策略和选择标准

非侵入性MRI对脑淋巴系统及其在MS中损伤的可视化
脑淋巴系统是一个覆盖整个大脑的脑血管路径网络,沿着这些路径,脑脊液和间质液体进行交换,支持整个中枢神经系统的溶质分布(即,通常是在液体中溶解的固体物质;例如,脑脊液中的白蛋白,铜蓝蛋白和α2-巨球蛋白)和清除(3)。这种脑血管间的交换是由动脉脉动驱动的,由星形胶质细胞水分运输支持,在睡眠时大脑中更快(3)。脑淋巴系统功能随年龄的增长而减少(4,5),在包括MS(6)、阿尔茨海默病(7,8)、快速眼动睡眠行为障碍和帕金森病(9)等多种神经疾病中都观察到其损害,这暗示了其在神经退行性过程中的参与(6,7)。
传统上,脑淋巴系统功能是通过基于对比剂的成像来定义的(即,在脑脊液或静脉给予含钆的对比剂后进行MRI)(图1);然而,最近的研究已经开始描述非侵入性MRI方法来测量人类的脑淋巴功能。
在结构MRI扫描上可见的扩张的脑血管间隙被认为反映了脑淋巴交换的损伤(10)。使用视觉评分量表或定量分割方法评估的这些特征,在与脑淋巴功能障碍相关的人类临床人群中与疾病状态相关(10)。然而,这些结构特征是否反映动态的液体运输以及它们与脑血管间溶质交换过程的关系尚不清楚。一种基于动脉自旋标记MRI的方法已经被应用来测量水分从血液到大脑组织的运输。重要的是,这种测量对水通道蛋白-4基因的删除敏感,这是在动物模型中观察到的脑淋巴功能的核心特征(11)。然而,很可能,从这种方法产生的信号反映了血脑屏障破裂和胶质细胞水分运输的综合影响。据我们所知,目前在文献中尚缺乏验证这些水分运输测量与脑血管间溶质交换之间关系的研究。
基于扩散的MRI方法也已被用于评估脑淋巴功能。最近已经应用沿血管周围间隙的弥散张量成像指数(DTI-ALPS)来测量沿被其周围的白质束识别出来的脑血管间隙的水分扩散(12)。其目标是数学上消除主要白质纤维扩散性的影响,以评估沿脑血管间隙方向的小扩散成分。沿脑血管间隙方向的扩散性被测量为侧脑室外的白质中沿脑血管间隙扩散程度的一个指数,这个方向平行于脑血管间隙的方向,并且垂直于主要的白质纤维(图2)。据报道,DTI-ALPS方法具有很高的再现性(13)。使用这种方法,与健康对照组相比,MS患者的DTI-ALPS指数较低,原发性和继发性进展性MS患者的情况比复发性缓解型MS的情况更为严重(图2)(6)。此外,疾病发病初期的前4年内,该测量的减少与更严重的临床残疾和结构性损伤有关(图2)。这些发现表明,脑淋巴功能障碍可能是MS患者中起作用的病理机制之一(6)。
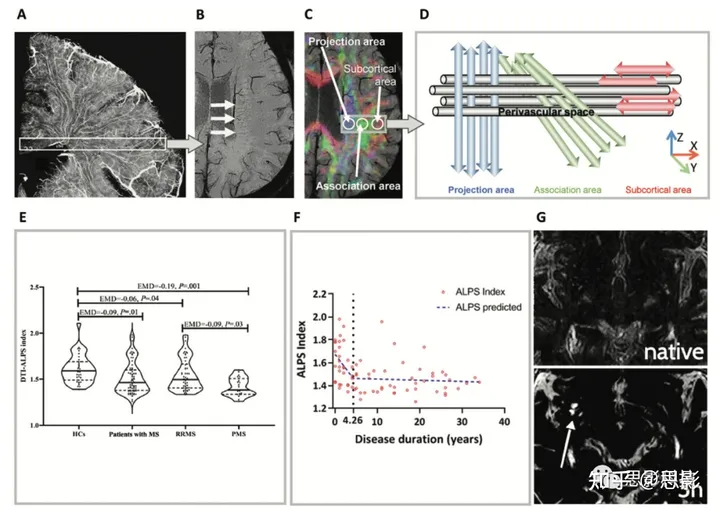
图2:沿血管周围间隙(ALPS)进行扩散张量成像(DTI)所涉及的步骤。
- 注射对比剂后的冠状面脑部截图显示在侧脑室体水平的区域内(白色框),脑实质血管水平运行。
- 在侧脑室体水平的轴向易受磁场影响加权图像显示脑实质血管向侧面运行(箭头)。
- 重叠的颜色DTI方向图表明投射纤维(z轴,蓝色)、联合纤维(y轴,绿色)、皮质下纤维(x轴,红色)的分布。在投射纤维(投射区域)、联合纤维(联合区域)和皮质下纤维(皮质下区域)的区域放置三个感兴趣区域,以测量三个方向(x,y和z)的扩散性。
- 图解显示了血管周围间隙空间(灰色圆柱)的方向和纤维方向之间的关系。血管周围间隙空间的方向垂直于投射和联合纤维。
- 小提琴图显示所有数据点:中位数(实线)、第一和第三四分位数(虚线)以及密度图(外线)对于健康对照(HC)受试者以及多发性硬化症(MS)、复发性-缓解性多发性硬化症(RRMS)和进展性多发性硬化症(PMS)(即,原发性和继发性进展性多发性硬化症)的DTI-ALPS指数。还报告了通过组间比较获得的估计平均差(EMD)和经误差发现率调整的P值。
- DTI-ALPS指数与MS患者疾病持续时间之间的散点图和分段相关性。从MS发病起到4.26年,DTI-ALPS指数与疾病持续时间负相关(r = -0.38,P = .04),此后无进一步相关性。
- 轴向T2加权液体衰减反转恢复MRI扫描显示在注射后3小时右侧白质的穿行动脉的血管周围间隙的强烈钆基对比增强(箭头)。血管周围间隙代表脑微循环的解剖学对应物。
这些非侵入性基于MRI的方法对于研究脑淋巴系统的不同方面具有相当大的前景。到目前为止,只有增强MRI,无论是在脑脊液中注射GBCA(14)还是静脉注射GBCA(15),都能捕捉到脑脊液和脑间质室之间的溶质交换。
总的来说,开发非侵入性基于MRI的脑淋巴功能测量法对于理解脑淋巴系统在生理条件下在人脑中的生物学过程以及其在疾病发展中的作用(例如,MS)至关重要。目前,已经开发了一些具有前景的基于MRI的方法,可以捕捉到脑淋巴功能的不同方面。理解这些方法的实用性的关键下一步将是将它们与参考标准的基于对比剂的方法(即,脑脊液或静脉注射的GBCA增强MRI)进行比较,并评估它们在检测不同生理和病理状态下的脑淋巴功能中的敏感性。尽管目前对脑淋巴系统功能的评估仅限于研究设置,但未来的研究可能会评估其作为疾病进展的预测标记的潜在角色。
基于T1和T2加权图像信号强度之比(T1w/T2w比)
基于T1和T2加权图像信号强度之比(T1w/T2w比)的MRI方法近来被提议用来定量脑髓鞘含量(16)。有一些证据表明,T1和T2加权信号强度分别与髓鞘正相关和负相关,并可能对髓鞘浓度有一定的特异性(17)。尽管其他MRI技术,如磁化转移比(18)或髓鞘水分数(19),已被用来估计脑髓鞘含量,但T1w/T2w比有其优点,因为它是从广泛应用于临床实践的MRI序列中获得的,因此在临床上是可行的。
在皮质中,与髓鞘相关的MRI对比主要反映了脂质和自由与髓鞘结合的水(20)的浓度差异。然而,对比度也受铁的影响,尤其是在T2*加权图像上。由于髓鞘和铁在皮质内强烈的共定位(21),我们有理由得出结论,皮质GM内的基于MRI的信号在很大程度上直接和间接反映了髓鞘含量(16)。在健康的对照受试者中,皮质的T1w/T2w比地图与组织学皮质髓鞘结构观察到了极好的一致性(16)。磁化转移比,这是一个被认为对脑髓鞘含量敏感的测量,与MS患者的T1w/T2w比显示出适度的相关性(22)。然而,最近在健康的对照受试者中进行的一项研究显示,在皮质下区域,T1w/T2w比与髓鞘水分数地图的相关性低,而在WM中没有相关性(23)。此外,在MS(24-26)和其他神经退行性疾病(如阿尔茨海默病和帕金森病)(27,28)的研究中,没有证实T1w/T2w比对髓鞘的特异性。最近的一项多中心研究显示,根据临床表型和残疾程度,MS患者的特定脑部部位的T1w/T2w比异常表现出异质性,这表明T1w/T2w比源于多种病理基质,包括炎症、脱髓鞘、神经退行性和铁的沉积(图3)(29)。
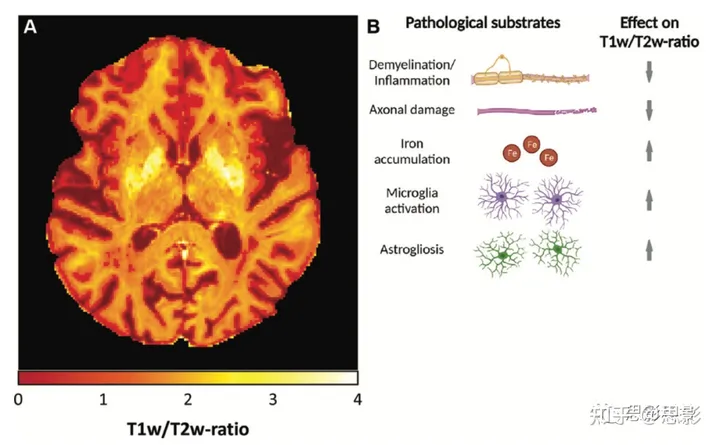
图3:利用T1加权到T2加权(T1w/T2w)比值来评估多发性硬化症(MS)患者的微结构损伤。
- MS患者的T1w/T2w比值地图。颜色条表示T1w/T2w比值刻度值。
- MS的不同病理基质及其可能对T1w/T2w比值的影响。脱髓鞘或炎症和轴突损伤可能会降低T1w/T2w比值;相反,铁的沉积,微胶质细胞激活,和星形胶质细胞增生可能导致T1w/T2w比值的升高。
T1w/T2w比值可以从临床实践中常用的MRI脉冲序列中获得,并具有其他几个优点。首先,它可以自我校正接收器灵敏度的空间差异,因为这两种脉冲序列应该具有相同的灵敏度,并在取比值时互相抵消。此外,传输B1场的不均匀性影响被认为是最小的,至少在相对较低的场强下是这样。然而,多种因素可能导致这种技术的结果出现冲突,包括实施和分析的差异。建议对于单中心研究,T1和T2加权图像应具有相同的几何形状,对于多中心研究,应采用标准化的参数(30)。应避免患者移动,以正确补偿不均匀性。观察皮层层面需要高空间分辨率。传输场的均匀性不仅依赖于传输线圈,也依赖于头部的几何形状以及通过射频偏置的任何补偿。传输非均匀性在更高的场强下更加明显,并且影响不同的脉冲序列的程度不同(31)。尽管可能进行后处理偏置场校正,但其价值有限,不太可能在灰质(GM)中的髓鞘层间显示差异(16)。基于使用一系列翻转角度的校正方法(32)更为有效,但需要额外的扫描和后处理。此外,空间畸变可能在脉冲序列之间有所不同,因此需要两种序列在空间分辨率、几何形状、带宽和k空间读取等方面尽可能接近。
即使对于在不同扫描会话中使用相同MRI扫描仪收集的图像,T1w/T2w比值也受到跨数据集强度标度不一致的影响。为了解决这个问题,引入了不同的校准方法(33,34)。Ganzetti等人(33)引入了一种基于脑外图像强度(即,眼球和颞肌)的校准算法。通过应用线性标度程序,可以实现比值图像的强度直方图标准化。Misaki等人(34)提出了一种基于T1和T2加权图像中的中值GM强度的校准,产生从-1到1的强度值,并增强了组织类别的划定(34)。在多中心研究中,线性重新标度可能无法补偿由于序列参数差异导致的对比度、分辨率、滤波和其他纯T1或T2以外的权重的污染(30)。
虽然必须考虑其限制,但T1w/T2w比值可能是评估多发性硬化症中微结构损伤的有价值的工具,包括炎症、脱髓鞘、轴突损失和铁的沉积。建议进行B1场校正以减少混淆偏差,并且需要进行脉冲序列标准化,以改进重复测试的可靠性和多中心研究中的个体间可比性,因为在这些研究中会应用不同的扫描协议。
MRI表型补充多发性硬化症的临床表型
自1950年代以来,MS已根据其临床发病和时间进程进行分类(35)。1996年,美国多发性硬化症协会临床试验咨询委员会定义了MS的四种临床进程:复发性-缓解性、继发性进展性、原发性进展性和进展性复发性(36)。2013年MS临床表型的修订包括了临床孤立综合症的定义,并根据临床复发、新的T2高信号或GBCA增强病灶的出现,增加了对疾病是否活动的分类(图4)(37)。临床孤立综合症代表了一种疾病的首次临床表现,该疾病显示出可能是MS的炎症脱髓鞘的特征,但尚未满足在空间和时间上的传播标准(38)。此外,对于患有进展性MS的患者(即,原发性和继发性进展性MS),已包括评估在给定期间内残疾是否已进展(图4)(37)。
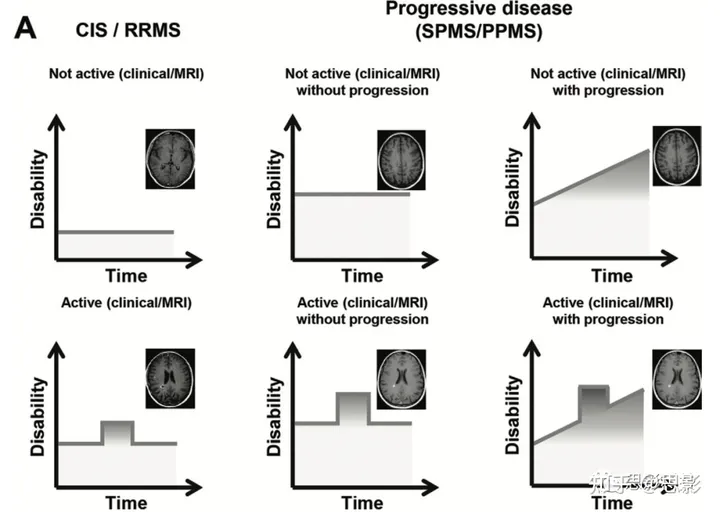
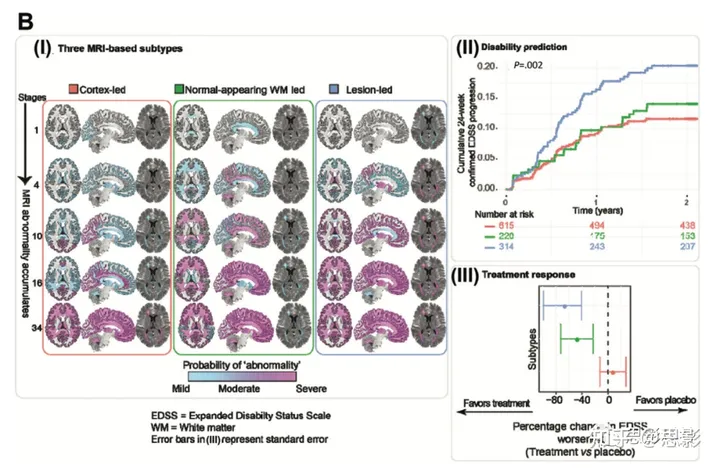
图4:多发性硬化症(MS)背景下的临床和MRI表型。
(A)临床表型。在2013年对MS临床过程的修订中(37),临床孤立综合征(CIS)被包括在MS表型的范围内,用来表示那些具有炎症性脱髓鞘特征的疾病首次临床表现的患者,这可能是MS,但尚未满足MS的诊断标准。复发-缓解型MS(RRMS)是最常见的类型(大约85%的MS患者),其特征是发生复发,随后自发缓解,恢复程度各异。RRMS的患者中,随着年龄和疾病持续时间的增加,有相当一部分患者转为次级进行性MS(SPMS),其特征是复发独立地发生不可逆的残疾进展。大约10%-15%的患者有原发进行性临床表型,其特征是从病发开始就有隐匿性疾病进展,导致逐渐、持续且无缓解的神经缺陷累积超过1年,无前期复发和缓解。对于每种MS表型,都添加了根据临床评估复发的发生或MRI检测到病变活动,将疾病分类为活动或非活动。对于进行性疾病,包括了评估在给定时间内是否发生了残疾进展的评估,因此将进行性疾病的患者分类为有或没有残疾进展的患者。
(B) MRI衍生的亚型。数据驱动的MS亚型显示出(I)三个群体中的异常模式不同:皮层引导的异常、正常表现的白质(WM)引导的异常,和病变引导的异常;(II)残疾恶化速度的差异;和(III)在数据驱动的亚型中的治疗效果差异。横坐标显示的是残疾状态扩展量表(EDSS)恶化的百分比变化。
疾病的分类对于MS患者在现实生活中有着广泛的影响。在对疑似MS患者进行诊断时,已经为复发-缓解型和原发性进行型MS患者提出并验证了特定的诊断标准(39-41)。2017年修订的麦克唐纳标准在预测从临床孤立综合症转变为临床明确MS方面显示出了高灵敏度和准确度,同时也大大缩短了MS的诊断时间(39,42)。在修订的标准中,如果在临床孤立综合症的患者满足空间上的广泛性标准,但在临床或MRI上没有显示时间上的广泛性证据的情况下,可以通过脑脊液特异性寡克隆带的存在来诊断MS(39,41)。此外,症状性病变和皮质和皮质附近病变的组合也被包含在空间广泛性的标准中(41)。这也有助于早期启动治疗,可能会大大降低长期残疾的风险(42)。
临床表型的分类强烈影响着监管者对谁有资格接受特定治疗的决定,并决定了研究者在随机对照试验和流行病学和观察性研究中招募谁的决定。然而,由于对MS表型没有统一的认同,欧洲和美国的监管者对谁有资格接受治疗的定义并不一致(43)。此外,如果一个人患有复发缓解型MS,将分类改为次级进行性MS将对他们的治疗选项产生深远影响,可能会推迟对进行性MS的诊断和治疗决定。最后,尽管我们对临床表型和MS进展的定义正在改善,但还有几个方面尚未解决。与临床复发引起的残疾逐步恶化不同,MS进展的临床定义基于残疾逐渐和持续恶化的病史,对于次级进行性MS是6个月或以上,对于原发进行性MS是12个月或以上(37,41,44)。因此,临床MS进展的识别通常是回顾性的,可能会被延迟数月甚至数年。此外,扩展残疾状态量表评分,通常用来评估MS环境下的残疾,也有其内在的局限性(44,45)。重新定义临床进展的最新尝试已经向统一的定义迈进(44),或已经采用了综合评分,整合了运动功能(例如,定时25英尺步行测试)、手部灵巧度(例如,九孔插钉测试)和认知表现(例如,节奏听觉连加测试或符号数字模态测试)的定量性能测量(46,47)。然而,临床表型和残疾进展与可能从疾病的最早阶段就开始出现的病理生物学变化几乎没有联系(48)。因此,迫切需要一个基于与疾病生物学更接近的测量的客观MS分类。这将帮助确定哪些患者有资格接受哪些治疗,使治疗的分层成为可能,并改善未来的护理。
对疾病的分类对多发性硬化症(MS)患者的现实生活有广泛的影响。在对疑似MS患者的诊断工作中,已经为复发缓解型和原发进行型MS患者提出并验证了特定的诊断标准(39-41)。2017年修订的麦克唐纳标准在预测临床孤立综合症向临床确定的MS转化方面显示出高敏感性和准确性,同时显著缩短了MS的诊断时间(39,42)。在修订的标准中,对脑脊液特异性寡克隆带的存在,在没有临床或MRI证据显示临床孤立综合症患者的时间分布条件下,可以对MS进行诊断,这些患者满足空间分布的条件(39,41)。此外,症状性病变和皮质和皮质旁病变的组合被纳入了空间分布的标准(41)。这也有助于早期开始治疗,可能大大降低长期残疾的风险(42)。
临床表型的分类强烈影响着监管者对谁有资格接受特定治疗的决定,并决定了研究者在随机对照试验和流行病学和观察性研究中招募谁的决定。然而,由于对MS表型没有统一的认同,欧洲和美国的监管者对谁有资格接受治疗的定义并不一致(43)。此外,如果一个人患有复发缓解型MS,将分类改为次级进行性MS将对他们的治疗选项产生深远影响,可能会推迟对进行性MS的诊断和治疗决定。最后,尽管我们对临床表型和MS进展的定义正在改善,但还有几个方面尚未解决。与临床复发引起的残疾逐步恶化不同,MS进展的临床定义基于残疾逐渐和持续恶化的病史,对于次级进行性MS是6个月或以上,对于原发进行性MS是12个月或以上(37,41,44)。因此,临床MS进展的识别通常是回顾性的,可能会被延迟数月甚至数年。此外,扩展残疾状态量表评分,通常用来评估MS环境下的残疾,也有其内在的局限性(44,45)。重新定义临床进展的最新尝试已经向统一的定义迈进(44),或已经采用了综合评分,整合了运动功能(例如,定时25英尺步行测试)、手部灵巧度(例如,九孔插钉测试)和认知表现(例如,节奏听觉连加测试或符号数字模态测试)的定量性能测量(46,47)。然而,临床表型和残疾进展与可能从疾病的最早阶段就开始出现的病理生物学变化几乎没有联系(48)。因此,迫切需要一个基于与疾病生物学更接近的测量的客观MS分类。这将帮助确定哪些患者有资格接受哪些治疗,使治疗的分层成为可能,并改善未来的护理。
灰质萎缩在多发性硬化症中比白质萎缩更具临床相关性
多项组织病理学研究已经显示,从多发性硬化症的早期到晚期,灰质的细胞密度总体上减少,这是由于从星形细胞丧失到新皮层脱髓鞘和神经元密度减少等多种竞争机制(59-61)。这些病理变化的MRI相关性大致体现在灰质萎缩上,该萎缩在T1加权图像上进行测量。从疾病的早期阶段开始,MS患者的灰质体积明显低于健康对照对象,灰质萎缩的速度在不同的MS表型之间变化(62)。基于对局部萎缩及其纵向变化的评估的MRI分析揭示了特定和临床显性的灰质区域,如额顶叶(63)的选择性参与,并随着时间的推移,组织损伤的累积加速(64)。残疾进展更严重的患者比临床病程稳定的患者显示出更大的皮层萎缩,这表明灰质萎缩所示的皮层损伤累积程度与残疾进展强烈相关(56)。最后,某些灰质区域的萎缩,如右侧额上回,与认知障碍更严重相关(65)。
尽管这些发现在临床上相关,但灰质萎缩测量在MS中的成功的关键因素在于,几个研究小组独立完成了详细的技术工作,以优化MRI测量这一指标的定量(66-68)。首先,通过比较不同的自动化工具来评估灰质萎缩评估的稳健性和敏感性(69-71),通过优化测试程序并减少可能的偏差(例如,由于将体素错误分类为灰质或脑脊液组织,导致的T1低信号病变存在)(72,73),改进了定量。其次,对按照不同MRI协议收集的大型多中心MS患者MRI数据集进行了灰质萎缩评估。因此,首次证明了皮层下灰质萎缩与临床进展之间的关联,以及MS临床表型中灰质萎缩时间演变的差异(74,75)。因此,灰质萎缩目前在鲁棒地量化与MS神经退行性组成部分相关的病理特征方面无法替代。
然而,越来越多的证据表明,用MRI测量的全球性白质萎缩与临床结果存在显著关联(76,77)。详细来说,MS的认知障碍主要是由于特定白质束的损伤(78)以及丘脑和皮层之间的断连(79,80)引起的皮质-皮质下断连的结果。研究也显示,胼胝体萎缩是MS中的一个临床重要标志,它与身体残疾和认知结果显著相关(81,82)。
到目前为止,白质萎缩主要是使用从整个白质或从传统的T1和T2加权MRI的体素基础分析派生的体积测量来评估的(77,83)。然而,考虑到白质微结构的复杂性,其中超过90%的白质由交叉纤维群体组成,这些常规脉冲序列可能不适合量化白质组织损失。扩散加权成像被证明是体内白质研究的最佳成像方法(84)。多年来,提出了先进的扩散加权成像模型来解开白质微结构的复杂性(85-88),因为常用的扩散张量模型缺乏对单个组织微结构特征的特异性(89)。神经元方向分散和密度成像(NODDI)和约束球形反卷积正变得在MS设置中流行,因为它们可以应用于临床可行的MRI采集(图5)(86,88)。已经提出将来自NODDI的细胞内体积和来自约束球形反卷积的纤维束横截面积作为轴突体积和白质萎缩的可能度量(88,90,91)。相对近期的研究显示,这些先进的扩散加权成像派生的白质退化度量允许理解白质萎缩与MS临床结果之间的关系(90,91)。在MS患者的白质病变和正常表现的白质中观察到细胞内体积减少(92,93)。此外,作为白质萎缩的度量的纤维束横截面积也与MS患者的步态和运动控制障碍在主要的感觉运动通路中,以及在中皮质肢体轨道中的认知疲劳显著相关(91,94-96)。因此,应该使用更具体的MRI模型更详细地检查白质萎缩的临床相关性。总的来说,多项研究已经表明,灰质萎缩在MS中发挥着重要的作用。尽管先进的MRI技术已经指出白质萎缩也起着作用,但其在临床环境中的量化仍需要评估(图5)。
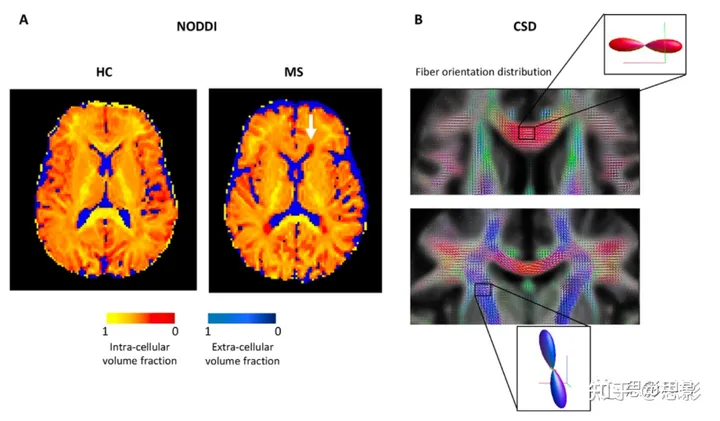
图5:使用先进的扩散加权成像模型评估白质(WM)微结构。
- 健康对照(HC)志愿者和多发性硬化症(MS)患者的神经元方向分散和密度成像(NODDI)模型的细胞内和细胞外体积分数的两个彩色编码图。箭头指示白质病变。与HC志愿者相比,MS患者在正常表现的白质和白质病变中的细胞内体积较低。
- MS患者的白质纤维方向分布(FODs)的轴向(顶部)和冠状(底部)表示,使用约束球形反卷积(CSD)模型估算。在放大的矩形中,显示了一个体素中的FOD,并根据方向进行彩色编码。
动态功能连接将取代静态功能连接于多发性硬化症研究中
人类大脑是一个动态系统,持续协调、整合和响应外部信息。因此,研究在不同时间尺度上区域和网络间的静息态功能连接性对于更好地理解支持这些基本功能的大脑整合机制非常有用(97,98)。静息态功能连接可以通过两种方式进行评估:(a)使用静态功能连接方法(即,使用来自整个静息态功能MRI检查的数据),基于功能连接在整个静息态功能MRI时间序列中是稳定的假设(99);和(b)使用时变功能连接(或动态)方法,这些方法假定功能连接在静息态功能MRI采集过程中会变化(97,98)。
到目前为止,已经提出了几种分析时变功能连接的方法。这些方法可以分为两个主要类别:基于模型的方法和数据驱动的方法(图6)。基于模型的分析制定了模拟神经元活动的方程,并尝试将观测到的数据拟合到这些模型中(100)。数据驱动的分析直接从静息态功能MRI时间序列中量化功能连接的变化性,而不做任何关于底层神经活动的假设(101,102)。数据驱动的方法,这些在临床研究中更常用,通常依赖于使用滑动窗口,这使得可以量化静息态功能连接在小的时间段内的变化性(102)。然而,也实现了其他方法(例如,隐马尔可夫模型或协变活动模式)(103)。然后,计算出总结度量,这些度量量化了在窗口间的静息态功能连接的动态性(即,随时间的变化性),或者估算和特征化窗口间的重复出现的功能连接配置(也被称为功能连接状态)(图6)(104)。
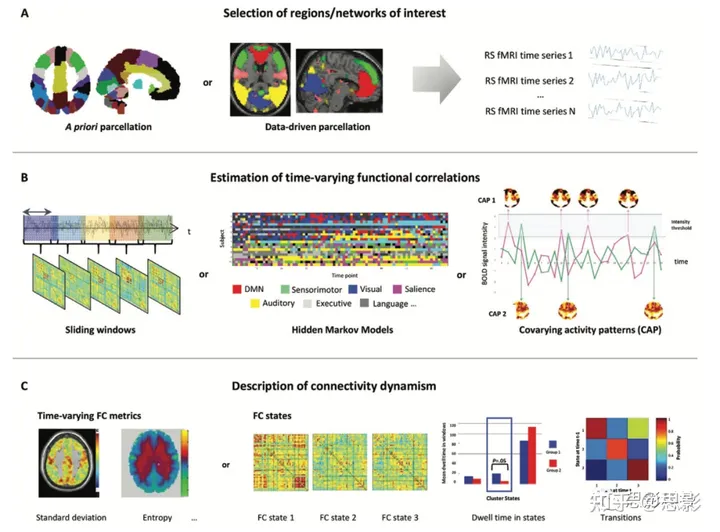
图 6: 使用数据驱动方法进行的时变功能连接性分析的主要工作流程的典型方案。
- 选择要包含在分析中的感兴趣区域(或网络),这可以通过使用预先确定的或数据驱动的划分来完成。
- 估计提取出来的静息态功能 MRI 时间序列的时变功能相关性。这可以使用不同的方法完成(滑动窗口分析,隐马尔可夫模型分析,或者共激活模式分析)。
- 从功能连接性模式中描述连接性动态性。同样,这可以使用不同的方法完成,例如计算动态性的汇总指标(标准差,大脑熵等)或者描述在停留时间和状态间转换次数方面的重复出现的功能连接状态。
DMN = 默认模式网络,FC = 功能连接性,fMRI = 功能MRI,RS = 静息状态。
时变功能连接性的分析为我们提供了大量关于健康对照主题和不同神经和精神疾病患者的大脑内在功能组织的信息(105)。在MS患者中,时间变化功能连接性使我们更好地理解了大脑功能重组的病理生理机制,尤其是默认模式、感觉运动、突显和额颞网络的特别涉及(105)。异常的时间变化功能连接性与更严重的临床病理型(105,106)以及更差的认知表现(105,107)有关。在MS患者中,观察到更高的扩展性残疾状态量表评分与更高的大脑熵(即,时间变化系统的不规则性测量)以及双侧辅助运动区和右侧前中央盖处的全球连接性更为刚性(流动性较差)之间的关联(108, 109)。最近的一项研究显示,连接性动态性的异常在所有疾病阶段都存在,并且在进行性MS患者中变得更为严重(106)。
同样也描述了更高的全球网络动态性与涉及执行控制功能和处理速度能力测试得分较好之间的关联(109)。同样,最近的一项研究表明,在处理信息速度任务与静息状态条件期间,默认模式网络中的更高动态性与更好的信息处理速度表现有关(110)。这些结果与在认知受损与认知保留的多发性硬化病患者中发现的减少的网络动态性一致(111)。
尽管过去十年中时间变化功能连接性分析取得了重大进步,但仍存在一些方法论问题和挑战,这些问题和挑战限制了时间变化功能连接性定量的可靠性,并对获得的结果的有效性提出了质疑(98,103)。首先,我们应注意可能的混淆效应。特别是,头部运动和生理信号(如心跳和呼吸周期)会导致静息状态功能MRI中随时间变化的图像强度,这并非由于神经活动动态变化(112)。因此,在进行时间变化功能连接性分析之前,必须仔细地从数据中去除这些噪声源。为了准确去除这些信号,已经提出了专门的预处理流程(比静态功能连接性通常实施的流程更复杂)(103)。其次,重要的是对该方法真正捕获功能连接性动态性的能力进行统计评估。任何方法都可能在静息状态功能MRI的时间段内捕获一些程度的功能连接性变化(103)。然而,这样的变化可能仅仅是由于固有的测量噪声。因此,关键是要检验从观测数据中估计的时间变化功能连接性度量是否显著偏离从缺乏某一感兴趣特性的过程(如,功能连接性状态切换,非稳态)中获得的度量。这可以通过将观察到的时间序列与由模拟或实验数据的非参数重采样生成的替代零分布进行统计比较来完成(113)。第三,尽管以前的脑电图和功能MRI研究已经显示出在不同频率的脑电图节律和重复功能连接性模式之间存在一些对应关系(114,115),但进一步需要集成电生理技术和静息状态功能MRI的多模态研究,以更好地理解时间变化功能连接性模式的神经起源、机制和功能。此外,内在的自稳过程(116)和认知与行为状态(117)对时间变化功能连接性的相对贡献仍需完全阐明。
时变功能连接性用于探讨一个有趣的大脑属性,它提供了关于大脑组织的有用信息,这些信息并未完全被静态功能连接性覆盖(97,98,103)。然而,应严格应用时间变化功能连接性方法,并在执行数据预处理时要小心(103)。结果应在考虑到此技术的当前限制的背景下进行理解(103)。考虑到其特性和固有限制,时间变化功能连接性无法取代静态功能连接性评估;相反,建议将这两种技术综合使用,以准确全面地描述大脑功能组织。
结论
近年来,MRI的进步为我们理解多发性硬化症的病理生理学提供了宝贵的见解,并开发了一些有前景的基于影像的标记物。新的技术和影像标记物可能很快就会应用到临床实践中,支持更准确的诊断决策,多发性硬化症表型的分类和疾病的监控。然而,要在临床环境中实现这些进步,还需要进行进一步的研究,包括持续提高这些技术的重复性、准确性和精确性。
























 被折叠的 条评论
为什么被折叠?
被折叠的 条评论
为什么被折叠?








