背景与目标
据推测,白质高信号(WMH)的地形分布因脑血管风险因素而异。我们使用无偏模式发现方法来识别不同的WMH空间模式并研究其与不同WMH病因的关联。
方法
我们对阿尔茨海默病神经影像学倡议(ADNI)的参与者进行了横断面研究,使用基于体素的对齐WMH概率图谱的谱聚类分析来识别空间上不同的WMH分布模式。我们纳入了ADNI Grand Opportunity/ADNI 2研究中所有具有可用基线2D-FLAIR MRI扫描、无卒中病史或影像学上无梗塞表现的参与者。我们使用多变量回归评估了这些WMH空间模式与血管风险因素、淀粉样β PET和脑淀粉样血管病(CAA)影像生物标志物的关联,这些因素表征了不同形式的脑小血管疾病(CSVD)。我们还使用线性回归模型研究WMH空间分布是否影响认知障碍。
结果
我们分析了1,046名具有混合血管和淀粉样蛋白相关风险因素的ADNI参与者的MRI扫描(平均年龄72.9岁,47.7%为女性,31.4%患有高血压,48.3%淀粉样PET异常)。我们观察到WMH无偏分区为5种独特的空间模式:深部额叶、脑室周围、皮质下、顶叶和后部。皮质下WMH与可能的CAA独立相关,深部额叶WMH与细动脉硬化的风险因素(高血压和糖尿病)相关,顶叶WMH与脑淀粉样蛋白积累相关,这与阿尔茨海默病(AD)表型一致。皮质下、深部额叶和顶叶WMH空间模式与认知障碍相关。脑室周围和后部WMH空间模式与任何疾病表型或认知下降均无关。
讨论
数据驱动的WMH空间模式反映了不同的潜在病因,包括细动脉硬化、CAA、AD和正常衰老。WMH体积的全局测量可能会忽略重要的空间差异。WMH空间特征可作为特定病因的影像学标志物,有助于解决WMH异质性,识别主导的潜在病理过程,并改进对影响认知下降的临床相关轨迹的预测。本文发表在Neurology杂志。
正文:
脑白质病变或高信号(WMH)是一种高度普遍的放射学表型,越来越被认为是大脑健康不良的标志物,特征是T2加权MRI上的高信号。WMH是脑小血管疾病(CSVD)的主要表现,也是血管性认知障碍和痴呆(VCID)以及阿尔茨海默病(AD)的主要组成部分。WMH反映了多种潜在病因,这与其在宏观尺度上的同质外观不符。这种异质性给理清WMH的潜在发病机制带来了重大挑战。因此,需要努力识别能够区分不同疾病病因(如AD、血管相关CSVD(细动脉硬化)和淀粉样蛋白相关CSVD(脑淀粉样血管病[CAA]))的WMH特征或模式。然而,先前使用全脑基于体素的比较未能识别出明显的模式,因为它们需要错误地假设体素间的独立性,并且由于高维度和多重比较问题而缺乏统计能力。
越来越多的证据支持WMH位置可能提供病因信息的假设。神经病理学研究表明,不同的病理过程导致大脑不同区域的WMH。然而,WMH通常通过量化表示为总WMH体积(WMHv)的累积负担来评估,这消除了潜在的空间特异性,缺乏对不同病因的区分潜力。除了全局WMHv,探索按空间位置划分的WMH的研究传统上使用了任意定义的脑室周围和皮质下/深部WMH类别,或通过将白质划分为不同的解剖脑区(皮质叶)或血管领域。虽然这些研究考虑了WMH空间异质性的概念,但它们使用预定义的感兴趣区域或经验定义的视觉WMH模式引入了偏见,并混淆了对稳健疾病依赖性WMH分布模式的识别。
WMH与认知下降相关,但WMH负担与认知障碍的相关性不一致。这种临床放射学不一致被认为部分受到WMH对不同认知领域的位置特异性影响,这可能反映了不同的潜在疾病过程,并且由于老年参与者中AD和CSVD病理的频繁共存而进一步复杂化。
在本研究中,我们使用基于体素的WMH概率图谱的谱聚类进行了WMH空间分布的多变量分析,以识别不同的WMH模式。这种方法通过在不丢失体素间相互作用的情况下保留局部体素变化来解决先前的方法限制,并已成功用于识别面部和区域脑形状变化。我们假设数据驱动的WMH空间模式以稳健和空间精确的方式捕捉疾病依赖的WMH模式,可以区分不同的WMH病因。建立稳健映射到不同WMH病因的不同WMH空间模式将提高诊断特异性和WMH的表征。
方法
研究设计
本研究所用数据来自阿尔茨海默病神经影像学倡议(ADNI)研究的参与者。ADNI数据于2019年9月下载。简而言之,所有ADNI参与者年龄介于55至90岁之间,至少完成了6年教育,会说英语或西班牙语,且除AD外无其他显著神经系统疾病。我们纳入了所有具有可用基线3.0 T 2D-FLAIR MRI扫描、无卒中病史或影像学上无梗塞表现的参与者(n = 1,046)进行本次分析。我们应用了(a)深度学习构建代表体素级WMH分布的WMH概率图,(b)WMH概率图的谱聚类计算数据驱动的WMH空间模式,以及(c)多变量回归检查位置特异性与细动脉硬化、CAA、AD和认知障碍的风险因素的关系。我们提取了以下变量进行分析:序列收缩压、抗高血压药物使用、糖尿病、高脂血症、吸烟、饮酒、心房颤动、心血管疾病、APOE基因型、临床痴呆评分(CDR)、淀粉样PET的皮质标准摄取值比(SUVR)和T2*加权MRI的CAA诊断。
标准协议批准、注册和患者知情同意
ADNI研究获得了所有参与机构的各个机构审查委员会的批准,所有研究参与者都签署了书面知情同意书,所有数据均进行了去识别化处理。
图像预处理和构建WMH概率图
ADNI各站点实施了标准化的MRI成像获取协议,并在各平台上进行了验证。我们使用基线2D-FLAIR和T1加权脑MRI进行图像分析,成像参数如所述(补充表1)。我们实施了我们的分析框架(图1,A-D)以提取体素级WMH分布的个体水平概率信息,形成WMH概率图;详细描述见补充方法。简而言之,我们在Python中使用Pytorch构建了一个具有U-Net架构的18层卷积神经网络(补充图1,自动分割WMH并从2D-FLAIR扫描生成参与者特异的2D-WMH概率图,这些图与其相应的T1加权MRI配准,然后对齐到共同的模板空间。我们通过与手动WMH分割的参考标准和ADNI使用的UCD四组织分割方法对70个随机选择的ADNI图像进行了深度学习网络性能验证,分为训练(n = 50)和测试数据集(n = 20)。用于最终模型性能评估的测试数据集由未用于网络训练或调整的保留图像组成。两名训练有素的审阅者根据STRIVE标准对幕上WMH进行了手动描绘,在空间(骰子相似系数,DSC = 0.72;95% CI = 0.67-0.81)和体积对应(组内相关系数 = 0.92)方面,手动导出的WMH分割具有高度的评估者间一致性。深度学习(U-Net)在所有评估指标中都优于UCD四组织分割方法,包括改进的空间准确度(DSC)、敏感性和特异性(精确召回曲线下面积,AUC-PR)(补充表2)。小病变大小和负担降低了WMH分割准确性,为较大、融合性WMH创造了检测偏差。我们的U-Net算法在各种WMH负担范围内保持了高分割准确性(补充图2,补充表3)。不同分割方法的视觉比较见补充图3。
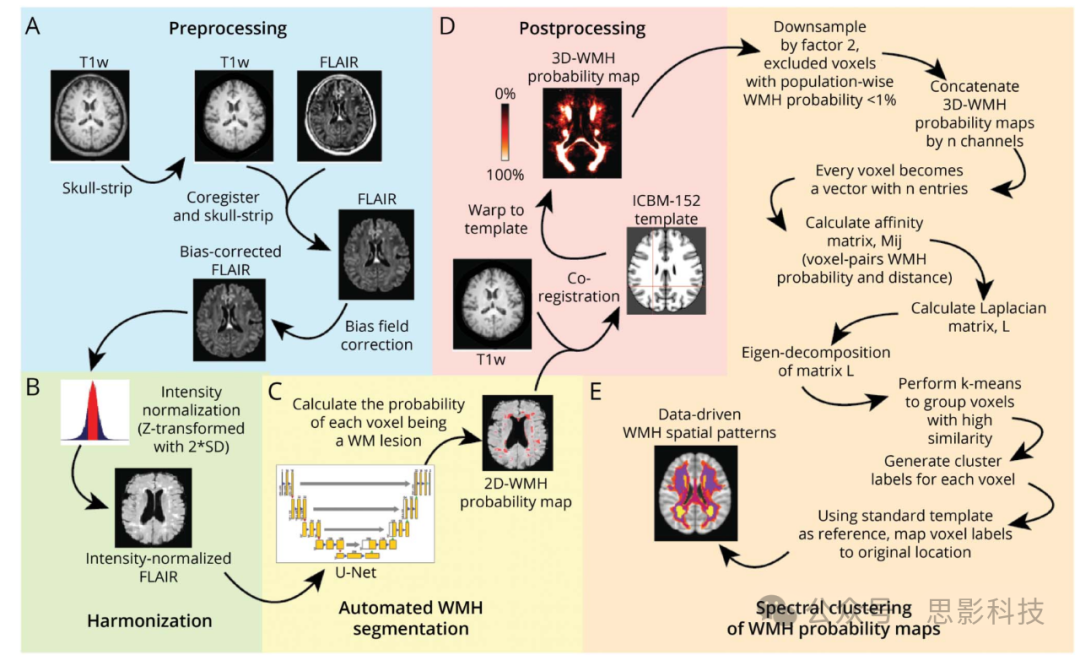
图1 识别数据驱动的WMH空间模式的方法学顺序
(A) 图像分析流程包括FLAIR和相应T1加权MRI数据的标准预处理,
(B) 图像级协调化处理以消除批次效应,
(C) 使用自定义深度学习网络(U-Net)进行自动化WMH分割,
(D) 与标准脑模板对齐以确保WMH概率图在队列水平上的空间对应性,
(E) 基于体素的对齐WMH概率图谱的谱聚类分析。
数据驱动的WMH表型分析,识别不同的WMH空间定位
对齐的WMH概率图(体素大小1 × 1 × 1)被均匀地下采样2倍,并排除人群WMH概率<1%的体素以提高计算效率,生成每位参与者30,353长度的WMH概率特征向量。我们对整个分析队列(n = 1,046)应用谱聚类,使用MATLAB中的自定义脚本来识别不同的WMH空间簇(图1E)。对齐的WMH概率图通过串联成n个通道进行联合分析,每个体素作为具有n个WMH概率值的向量。ij体素对之间的相似性度量被计算为它们WMH概率特征向量之间欧几里得距离的高斯核函数(σ = 16),形成一个ijn亲和矩阵M。在特征分解平方矩阵之前对矩阵M应用拉普拉斯变换,然后是k均值聚类以分组高度相关的体素,然后映射回共同模板空间以可视化WMH的空间簇。这导致将白质分区为k个数据驱动的WMH空间模式图。为了估计最佳的非重叠簇数(k),我们应用了特征间隙方法来识别与拉普拉斯矩阵连续特征值之间最大差异相对应的k值。最后,该图被变形到个体参与者空间,以计算每个k数据驱动WMH空间模式的WMH负担(WMH概率阈值≥0.5的体素体积)。
基于MRI的CAA评估
两名训练有素的审阅者评估了对血液敏感的T2*加权MRI上的严格叶状脑微出血(SL-CMB)和皮质表面铁沉积(cSS),根据修改后的波士顿标准确定CAA诊断。我们仔细排除了微出血模拟物,包括血管、血流空隙和钙化。我们重新评估了50个随机选择的扫描以确定评估者内可靠性(K = 0.91;95% CI = 0.88–0.94)和评估者间可靠性(K = 0.85;95% CI = 0.82–0.90)。
淀粉样蛋白相关生物标志物
大脑淀粉样蛋白已通过从ADNI数据库获得的18F-氟贝特(FBP) AV-45 PET摘要数据进行了量化。之前已描述了详细的获取和标准化处理方法。简而言之,FBP PET分析使用FreeSurfer v4.5.0对同期配准的MRI进行分割,以定义通常含有Aβ的皮质感兴趣区域。我们根据4个皮质区域(额叶、外侧颞叶、外侧顶叶和扣带回)的加权FBP平均摄取量相对于全脑小脑摄取量的复合SUVR定义全局Aβ负担,从研究参与者基线FLAIR MRI一年内进行的FBP PET中计算得出。
APOE基因分型使用从ADNI参与者收集的白细胞提取的DNA进行,从ADNI数据库获得最终的质量控制数据。APOE基因型(可用于n = 967)被分析为由ε2和ε4等位基因数量(0、1或2)指示的分类变量。
认知障碍评估
我们使用基线FLAIR MRI 6个月内评估的CDR评分作为认知障碍的测量。CDR是一种经过充分验证的工具,用于将痴呆严重程度分为5个等级:0,无认知障碍;0.5,极轻度痴呆;1,轻度痴呆;2,中度痴呆;3,重度痴呆。由于CDR ≥2的研究参与者数量极少(n = 2),我们将CDR分析为由CDR 0、0.5和≥1表示的分类变量。
非淀粉样蛋白/血管风险因素
我们获得了与研究参与者脑血管疾病最相关的血管风险因素,包括2型糖尿病、心房颤动、心血管疾病史(冠心病、心脏衰竭或间歇性跛行)、吸烟状态、饮酒和高脂血症,通过筛查ADNI中的一般健康评估数据。我们根据每次研究访问期间收集的肱动脉SBP测量值计算平均收缩压(SBP),并筛查抗高血压药物使用情况,以构建从Framingham风险评分得出的复合高血压评分(HTN-S;范围0-10),量化参与者特定的高血压风险(补充表4)。92.8%的研究参与者有≥2次研究访问(中位数[四分位距,IQR] = 5 (4–6))。
统计分析
所有统计分析均使用R v4.0.3进行。对于每个k WMH空间模式,我们将其区域性WMHv除以总WMHv,描述每种模式的相对WMH负担(WMHvrel)。我们使用基于秩的逆正态变换转换每个WMH空间模式的WMHvrel,以使其分布正态化。我们使用多变量线性回归模型检查WMH空间模式与不同CSVD病理的关联,以每个WMH空间模式作为结果(每种模式的WMHvrel),细动脉硬化相关(HTN-S和糖尿病)和淀粉样蛋白相关(CAA、淀粉样SUVR和APOE ε4基因型)CSVD风险因素作为预测因素(产生5个模型)。我们通过包含HTN-S糖尿病、HTN-SCAA和HTN-S*淀粉样SUVR交互项的线性回归模型,研究CSVD风险因素对WMH空间模式的交互效应。同样,我们评估了模式特异性WMH对成像时CDR认知障碍的影响。所有回归模型均根据年龄、性别、种族和其他血管风险因素进行调整,包括高脂血症、吸烟状态、饮酒、心房颤动和心血管疾病。认知状态的回归模型分别根据受教育年限进行调整。显著性阈值设定为Bonferroni校正后p < 0.01。
数据可用性
所有相关源数据均可从ADNI获得。补充材料中提供了相关图像ID(补充表5)。支持研究发现的衍生数据可应要求提供,用于复制结果的明确目的。
结果
共有1,067名参与者有可用的2D-FLAIR序列,但由于缺少临床数据、影像学上存在梗塞或未通过后续图像质量筛查,21人被排除(图2)。我们的最终队列包括来自ADNI的1,046名参与者(平均年龄72.9岁(SD 7.6);47.7%女性;93.3%白人),具有混合CSVD(31.4%患有高血压;13.0%患有CAA)和AD病理(48.3%淀粉样PET异常)。研究队列的特征如表1所示。
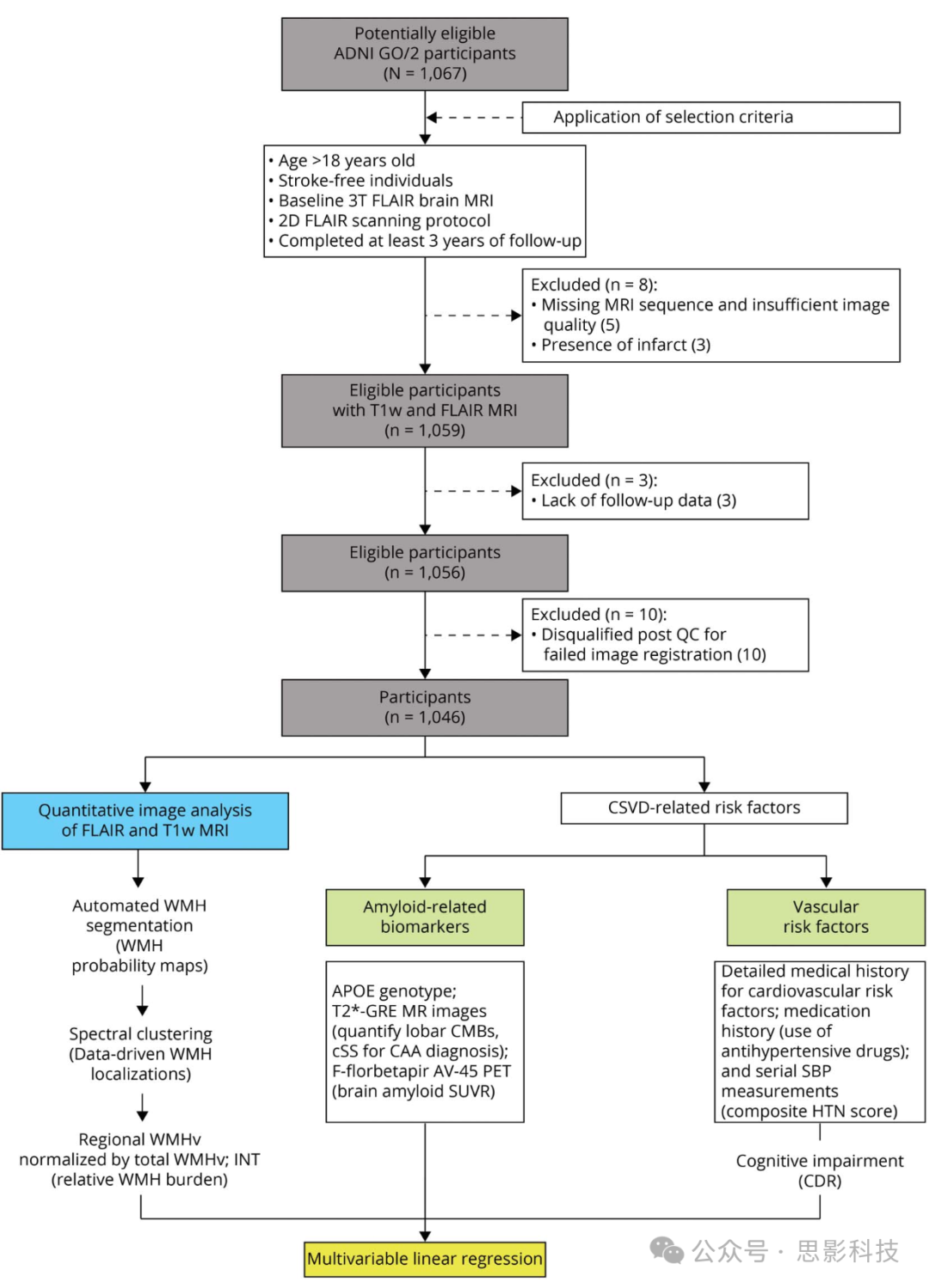
图2 研究参与者流程图和分析框架
缩略语:ADNI = 阿尔茨海默病神经影像学倡议公共数据库;CSVD = 脑小血管病;WMH = 白质高信号;GRE = T2*梯度回波序列;CMB = 脑微出血;cSS = 皮质表面铁沉积;SBP = 收缩压;HTN = 高血压;SUVR = 标准摄取值比值;WMHv = 白质高信号体积;INT = 逆正态转换;CDR = 临床痴呆评定量表。
表1 来自ADNI的研究人群临床特征

数据驱动的WMH空间模式识别
我们在研究队列中识别了5个WMH簇,代表5种不同的、非重叠的WMH空间模式(图3)。最佳簇数k = 5是使用特征间隙方法确定的,代表连续特征值之间的最大差异(补充图4)。我们通过带有自助重采样的重复聚类实验验证了WMH空间模式的稳健性,并量化了重复聚类尝试对之间所得WMH簇的空间重叠程度(0<DSC<1;0,无重叠;1,完全重叠)。WMH空间模式具有高度可重复性,中位数重叠度高(DSC1=0.90,DSC2=0.96,DSC3=0.89,DSC4=0.88,DSC5=0.92)(补充表6)。此外,基于体素的谱聚类将WMH分为可识别的空间分布:第一个涉及皮质灰质和白质交界处的皮质下区域(WMH-J,图3A中的绿色),第二个位置在深部额叶白质区域(WMH-D,图3A中的黄色),第三个指定了一个围绕脑室的狭窄区域,主要涉及侧脑室的额角和枕角(WMH-PV,图3A中的蓝色),第四个位置涉及背侧顶叶区域的深部白质(WMH-Pa,图3A中的红色),第五个主要涉及枕叶的皮质下白质,包括胼胝体压部(WMH-Post,图3A中的橙色)。
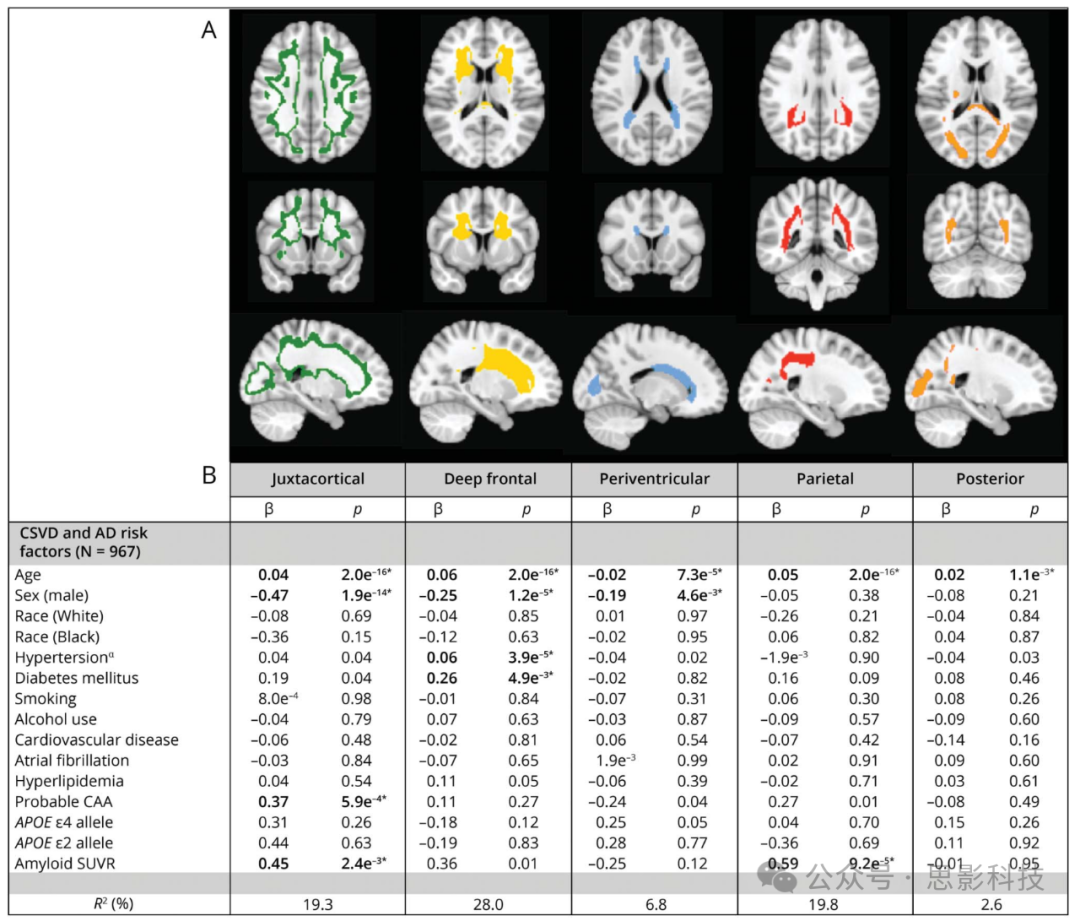
图3 数据驱动的WMH空间模式定义了不同的疾病病因
(A) 使用研究队列WMH概率图谱的谱聚类识别的数据驱动WMH空间模式的地形分布。
(B) 数据驱动的WMH空间模式与血管和淀粉样蛋白相关风险因素之间的关联。使用多变量线性回归模型,以每个数据驱动WMH空间模式的相对WMH负担为结果,复合高血压评分、糖尿病、淀粉样SUVR和CAA诊断为预测因素,根据年龄、种族、性别、吸烟状态、当前饮酒、心血管疾病、心房颤动、高脂血症和APOE基因型进行调整。*显著性(粗体)在Bonferroni校正水平p < 0.01。α复合高血压评分。
缩写:CAA = 脑淀粉样血管病;SUVR = 标准摄取值比;CDR = 临床痴呆评分量表;CSVD = 脑小血管疾病;WMH = 白质高信号;β = beta系数。
我们创建了识别出的5种WMH空间模式的区域图,将每位参与者的WMH概率图配准到标准空间,并计算了每种WMH空间模式的WMHvrel。中位数总WMHv为13.2 cm³(四分位距(IQR):7.9-22.5)。5种WMH空间模式的WMHvrel分布汇总在图4中。脑室周围和后部WMH模式在所有参与者中普遍存在(中位数WMHvrel(IQR):WMH-PV = 46.6%(35.8%-58.2%),WMH-Post = 15.2%(8.4%-24.3%)),而皮质下、深部额叶和顶叶WMH模式较不常见(中位数WMHvrel(IQR):WMH-J = 3.7%(1.7%-7.5%),WMH-D = 12.8%(6.8%-21.3%),WMH-Pa = 8.5%(3.1%-15.7%))。
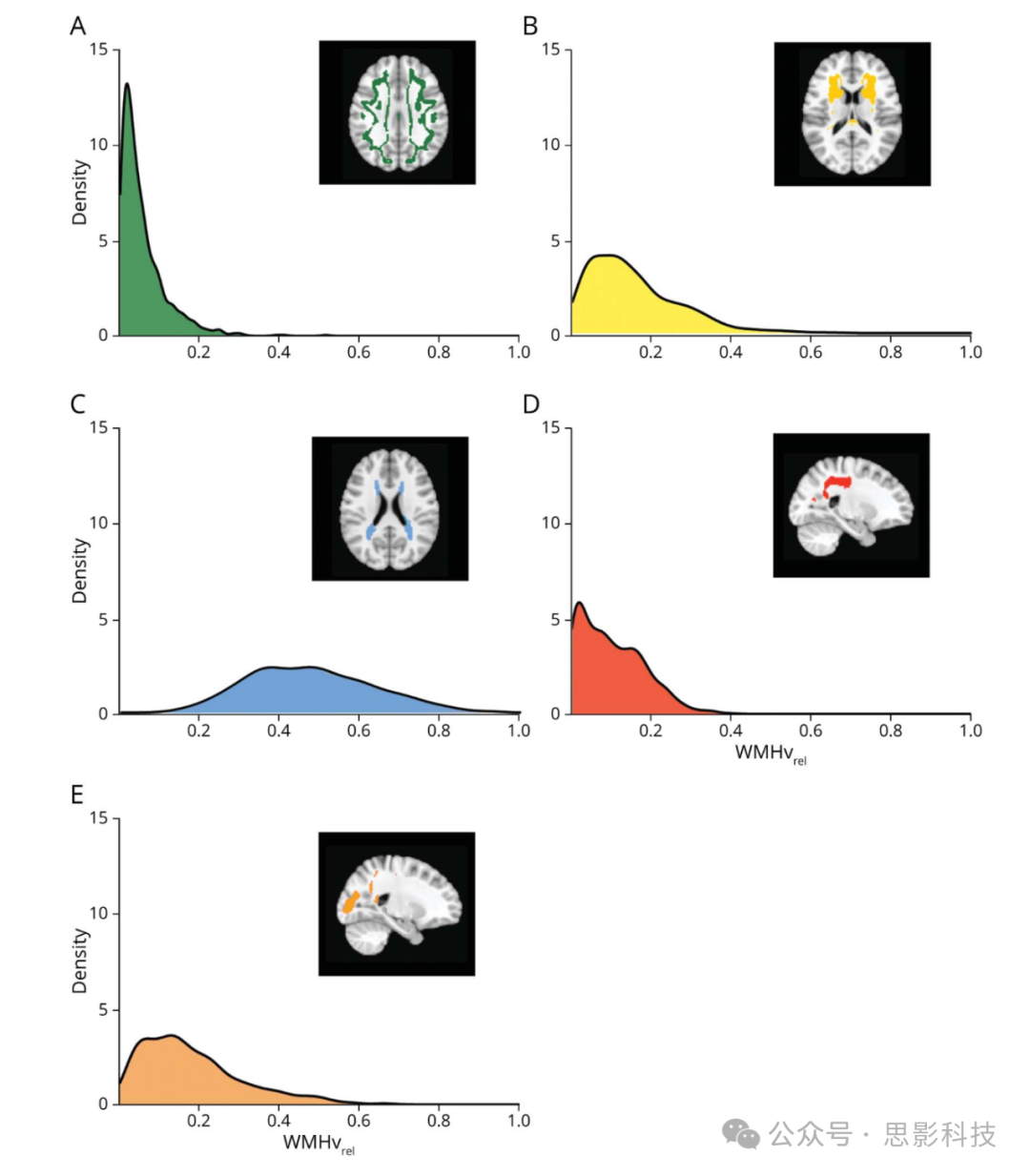
图4 数据驱动的WMH空间模式分布
(A-E) 密度图显示每个WMH空间模式的相对白质高信号负担(WMHvrel)分布。
与CSVD病因的关联
在多变量线性回归分析中,年龄与所有WMH空间模式的相对WMH负担之间存在显著关联,深部额叶和顶叶模式的系数最高(WMH-D:β = 0.06,p < 2e−16,WMH-Pa:β = 0.05,p < 2e−16),而脑室周围WMH模式的比例相对于其他空间模式随年龄增长而减少(β = −0.02,p < 7.3e−5)。相比之下,我们发现WMH空间模式与淀粉样SUVR、CAA和血管风险因素的关联存在差异。皮质下模式中较高的相对WMH负担与可能的CAA诊断(β = 0.37,p < 5.9e−4)和淀粉样SUVR(β = 0.45,p < 2.3e−3)独立相关。与这一发现一致,最大SL-CMBs密度区域在空间上与皮质下WMH模式重叠(补充图5)。在类似的多变量线性回归模型中,淀粉样SUVR是与顶叶模式中相对WMH负担增加相关的唯一独立预测因素(β = 0.59,p < 9.2e−5)。深部额叶模式中较大的相对WMH负担仅与HTN-S和糖尿病独立相关(分别为β = 0.06,p < 3.9e−5和β = 0.26,p < 5.0e−3)。在多变量回归模型中,脑室周围和后部模式的WMH负担与任何CSVD风险因素无关。APOE ε2和ε4等位基因的数量与任何已识别WMH空间模式的相对WMH负担无关。结果汇总在图3中,各个模型的诊断回归图显示在补充图5。WMH-J与可能的CAA、WMH-D与HTN-S以及WMH-Pa与淀粉样SUVR的关联在根据CDR调整后仍然显著(n = 930,补充表7,)。个体CSVD相关风险因素与WMH空间模式之间未观察到显著的交互效应(补充表8)。
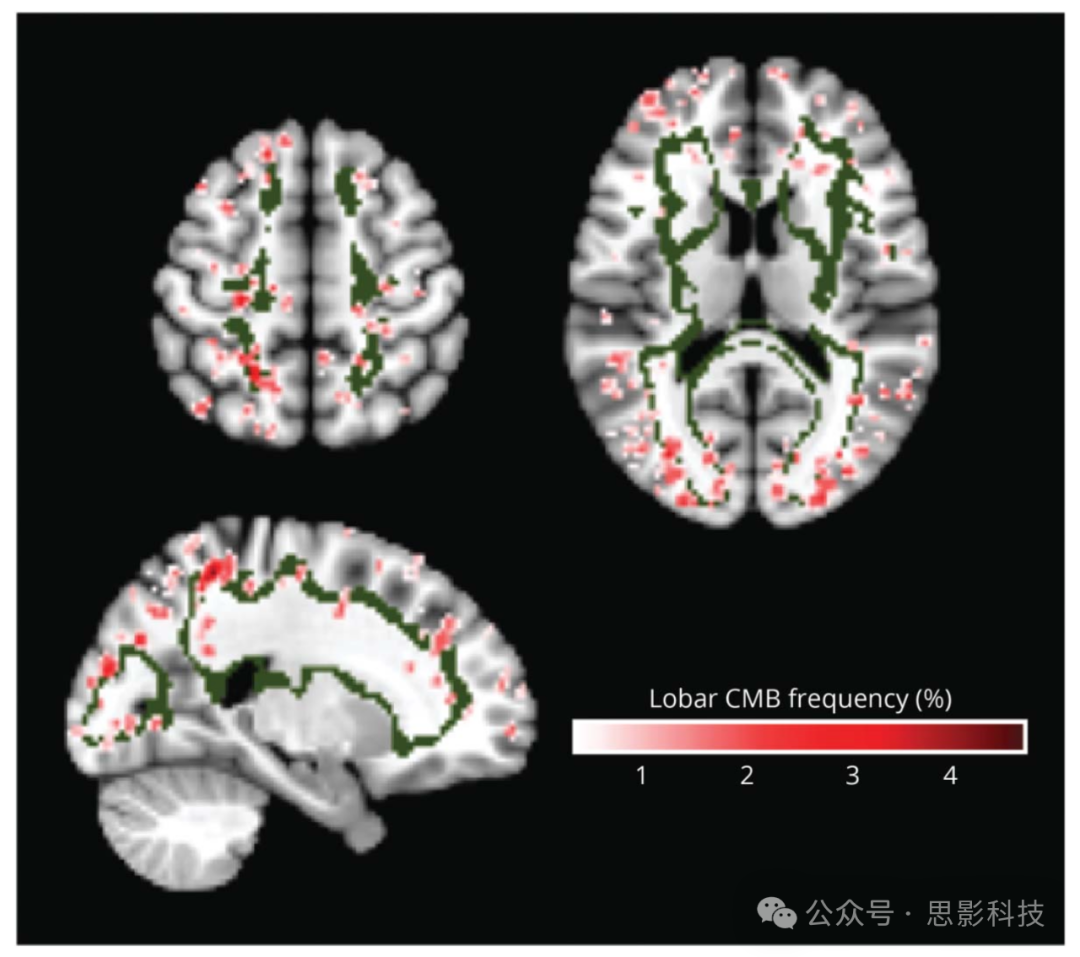
图5 皮质下WMH空间模式与严格叶状脑微出血的空间对应关系
严格叶状脑微出血(SL-CMBs)频率图的值范围从0%到4.4%。最高SL-CMBs密度区域位于皮质下WMH模式(绿色)的地形分布内。
与认知障碍的关联
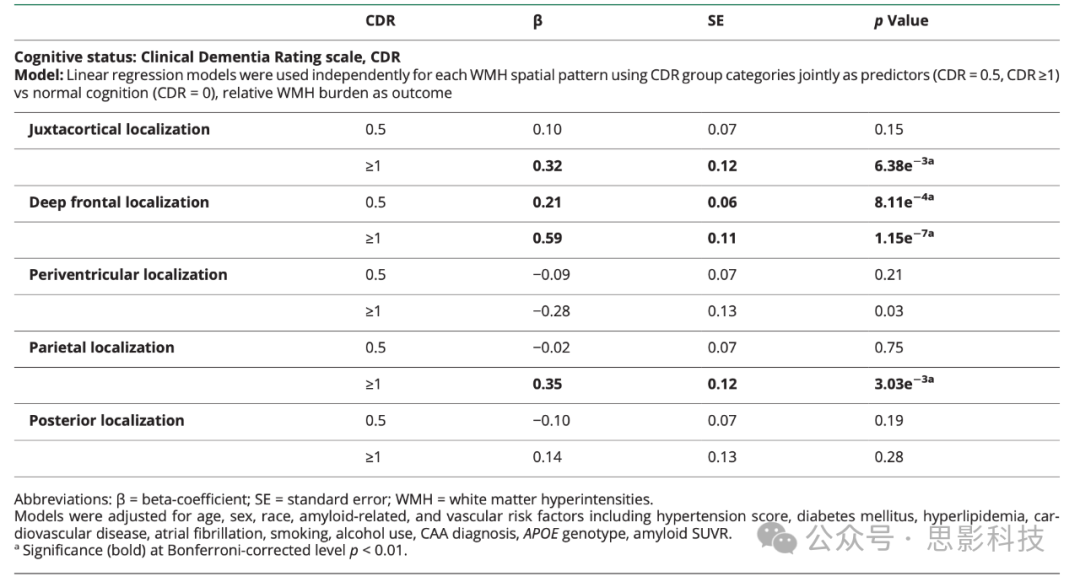
较高的全局WMH负担与通过CDR测量的认知障碍增加相关(中位数WMHv(IQR),单位cm³:CDR 0 = 12.7(7.8-19.9),CDR 0.5 = 13.0(7.7-23.2),CDR ≥1 = 20.5(13.8-28.2);p = 2.3e−6)(补充图6,)。然而,我们在MRI时间附近完成CDR评估的研究队列子集(n = 945)中发现WMH对认知下降的位置特异性影响(表2)。皮质下和顶叶模式中相对WMH负担的增加均与痴呆独立相关(CDR ≥1:WMH-J的β = 0.32,p < 6.4−3;WMH-Pa的β = 0.35,p < 3.0−3)。深部额叶模式中较高的相对WMH负担与轻度认知障碍相关(CDR = 0.5:β = 0.21,p < 8.1−3;CDR ≥1:β = 0.59,p < 1.2−7)。我们未发现脑室周围或后部模式的WMH负担与认知障碍之间的关联。在敏感性分析中,纳入教育年限作为大脑弹性标志物后,关联模式保持不变(补充表9)。
表2 数据驱动的WMH空间模式与认知状态之间的关联
讨论
我们对来自ADNI的具有CSVD和AD混合病理的特征明确的老年无卒中参与者队列的FLAIR MRI应用多变量基于体素的谱聚类,以识别疾病依赖的WMH分布模式。使用无偏方法,我们识别了5种不同的WMH空间模式:(i)皮质下,(ii)深部额叶,(iii)脑室周围,(iv)顶叶和(v)后部,并证明这些数据驱动的WMH空间模式反映了对不同潜在疾病病因的区域易感性。虽然我们发现年龄对所有WMH空间模式都有共同影响,但特定的CSVD风险因素与不同的WMH空间模式独立相关。皮质下WMH模式的增加与可能的CAA和脑淀粉样蛋白积累的可能性增加独立相关,表明皮质下WMH是脑血管淀粉样蛋白负荷或CAA相关白质稀疏的空间特异性标志物。与细动脉硬化高度相关的风险因素——复合高血压评分和糖尿病,均与深部额叶WMH模式增加相关。脑淀粉样蛋白负荷增加对顶叶WMH模式增加的影响最大。相比之下,脑室周围和后部WMH模式除年龄外与任何风险因素均无关。此外,皮质下、深部额叶和顶叶模式内相对WMH负担的增加均与认知障碍可能性增加相关,而脑室周围和后部WMH模式不影响认知状态。
我们的发现,即空间上不同的WMH分布模式与不同的潜在WMH病因相关,与先前研究的间接证据一致。使用预定义的定性WMH模式,一项研究的作者注意到高血压(HTN)与CAA引起的原发性脑内出血(ICH)患者之间的WMH模式地形存在差异。基底神经节周围WMH在HTN-ICH患者中更为普遍,而多发性皮质下斑点模式的WMH在CAA-ICH组中更为常见。最近,几项研究分别提出了额叶WMH与高血压、血管风险增加和血管性痴呆的关联。其他研究注意到后部WMH与AD相关认知功能障碍和基于PET的淀粉样蛋白阳性均相关。在一项调查WMH按脑叶区域与痴呆发生率关系的纵向研究中,只有顶叶WMH与AD风险增加相关。这种后部WMH倾向在家族性AD中也有所观察。一项涉及无症状常染色体显性AD突变携带者的研究表明,与非携带者对照相比,顶叶和枕叶均涉及的后部脑室周围区域的WMH负担更大。除了一个例外,这些研究都使用了经验性WMH类别或任意定义的区域边界,在研究之间的解剖定义各不相同。实际上,传统的深部和脑室周围WMH在各研究中与各种风险因素和认知相关性的关联不一致,部分原因是深部和脑室周围细分的定义不一致。相反,我们的研究使用了一种无偏方法来划分WMH并系统定义WMH模式分布,其边界由跨个体高度相关的WMH概率体素簇的空间定位指定。
一个特别引人注目的发现是,这些数据驱动的WMH模式中的几个指定了与已知不同疾病病理的解剖定位一致的空间位置,增强了它们作为不同WMH病因的区分生物标志物的稳健性和特异性。先前的研究报告了CAA与后部WMH之间的关联。相比之下,我们研究中CAA相关WMH的皮质下模式与神经病理学研究更一致,后者显示了软脑膜微血管系统的相似地形。这些血管,最受CAA影响,灌注额叶、顶叶、枕叶和外侧颞叶的皮质-皮质下区域。实际上,这个皮质下位置与高SL-CMBs密度区域重叠(图5),SL-CMBs是CAA的放射学标志,并在可能CAA的个体中观察到基于PET的淀粉样蛋白负担的空间增加。使用高分辨率MRI的研究还证明了半卵圆中心扩大的血管周围空间(另一种CAA影像标志物)与皮质下区域内成像和组织病理学显示的更严重CAA的共同定位。皮质下WMH模式与认知障碍的正相关也与CAA患者的尸检和前瞻性队列研究的发现一致,这些发现表明CAA中认知功能障碍的高发生率具有处理速度和执行功能障碍的认知特征,区别于AD。
同样,深部额叶WMH模式在我们的研究中与细动脉硬化的风险因素(高血压和糖尿病)强烈相关。几项检查区域而非全局WMH负荷的研究独立观察到额叶WMH与传统血管风险因素(特别是高血压)和血管相关认知下降风险的正相关。这个位置与我们观察到的主要涉及额叶皮质下白质的细动脉硬化相关WMH空间模式在空间上有最大重叠。额叶皮质下白质对高血压的特定脆弱性可能是区域血管供血的结果,包括前和中大脑动脉的表浅穿通动脉远端分支的区域,这些区域容易发展为细动脉硬化。此外,最近一项使用人类死后脑组织研究WMH病理区域变异的研究观察到,细动脉硬化是额叶WMH发展的主要驱动因素,这与我们观察到的涉及额叶皮质下白质的不同细动脉硬化相关WMH分布模式相符。
我们还识别了一种与脑皮质Aβ负荷增加和认知障碍强烈相关的顶叶WMH模式,这些是临床前淀粉样蛋白病理和AD的特征性生物标志物。虽然几项研究表明全局WMH负担与Aβ增加之间存在关联,但许多其他研究显示总WMHv与脑淀粉样蛋白摄取之间没有关系。相反,探索区域WMH效应的研究显示,位于后部脑区的WMH与散发性AD中脑Aβ沉积增加相关的一致观察。我们观察到的涉及顶叶白质的AD相关WMH模式与先前的研究一致,这些研究证明了顶叶WMH与AD风险和进展均有关联。支持顶叶WMH作为AD相关白质稀疏模式的进一步证据来自组织学发现,即在顶叶白质病变中缺乏细动脉硬化的情况下,继发于AD病理的退行性轴突丢失。有趣的是,我们提出的涉及顶叶皮质下白质的AD相关WMH位置与AD中淀粉样蛋白病理的典型颞顶皮质模式重叠,并支持从受上覆皮质中Aβ沉积影响的神经元起源的白质纤维束可能容易受到由皮质AD病理触发的Wallerian变性相关轴突损伤的假设。
一个有趣的发现是脑室周围WMH模式的描绘为侧脑室额角和后角周围的脑室周围帽,沿着侧脑室有一条薄线,这与所检查的任何疾病风险因素或认知障碍无关。脑室周围帽模式的WMH是老年参与者头颅MRI上的常见发现,被假设为区别于CSVD相关WMH并与正常衰老相关,这与我们观察到的与年龄的单一关联一致。这个区域的WMH具有特征性组织学,包括海绵状、纹理细腻的髓鞘,以及相邻白质中间质液体的积累和侧脑室角周围下室层外空间的扩大。一项测量脑水含量的定量MRI研究发现,与正常白质相比,脑室周围帽的水含量显著较高,进一步支持我们的脑室周围WMH模式作为一个独特的白质区域。同样,我们还识别了一种与年龄相关但与任何疾病风险因素或认知障碍无关的后部WMH模式。鉴于这个白质区域紧邻脑室周围帽的后方,我们推测相应的WMH可能代表脑室周围帽向侧脑室枕角周围潜在空间扩展的晚期进展。值得注意的是,这一假设可能通过这两种模式内相对WMH负担与时间(表示为年龄)的相反关系得到证实。脑室周围模式内的相对WMH负担随年龄增长而减少,但在后部模式中随时间增加,表明脑室周围WMH的发生可能先于后部WMH的发展。
本分析扩展了先前检查WMH空间异质性的研究,使用数据驱动方法定义代表不同WMH病因的不同WMH空间模式:细动脉硬化、CAA、AD和正常衰老。使用无偏区域WMH定义的类似研究很少——之前仅有一项研究使用高级结构协变分析,产生了解剖定位对CSVD亚型特异性较低的WMH细分。相比之下,我们的研究识别了WMH区域定义,这些定义在现有文献中与CSVD和AD病理谱系的各种放射学、组织病理学和流行病学相关性显示出显著一致性。我们工作的额外优势包括纳入了一个大型、表型良好的基于人群的队列,具有混合CSVD病因和AD,这允许更全面地定义不同的WMH定位,并量化叶状CMB以评估CAA。
局限性
尽管有上述优势,我们的研究有几个限制。首先,我们来自ADNI的研究队列创建了一个相对有偏见的老年个体样本,具有增加的淀粉样蛋白相关病理倾向和较少的传统血管风险因素,特别是高血压,这可能不能代表一般人群。然而,由于我们的研究队列包括认知正常的个体,因此对淀粉样蛋白相关病理的偏见减少了,这反映在我们研究人群中CAA相关影像标志物的患病率与一般人群的估计患病率相似。其次,我们的分析未包括MRI可见血管周围间隙负担的评估,这是另一个CSVD生物标志物,先前报道具有地形特异性分布,代表不同的CSVD微血管病变。第三,我们未在具有不同人群特征的独立数据集上进行外部验证。需要通过在其他多样化人群(包括缺血性和/或出血性卒中、AD和CAA队列)中重复评估来进一步确认我们的发现,以证明我们发现的普遍适用性。第四,我们未在本研究中探索WMH空间模式的认知特征。我们假设特定的WMH空间模式与不同的认知相关性相关,这将是未来工作的基础。第五,研究变量仅限于相关ADNI研究阶段收集的变量,因此,我们未包括WMH的其他可修改风险因素,如炎症或tau PET,这些在ADNI GO/2中未进行。第六,我们假设WMH发生可以分解为高度不重叠的簇,每个簇将具有跨人群高相似性的体素分组。对于所有聚类方法而言,指定用于分组的簇数k是至关重要的。对于这种无监督方法,这是我们唯一施加的决定,随后对其进行了严格检查以确保选择了最佳k值。
总结
在这项工作中,我们使用基于体素的WMH概率图谱的谱聚类对WMH进行了无偏分类,分为5种非重叠的空间模式。我们观察到每种WMH空间模式与血管和淀粉样蛋白相关风险因素之间的差异关联。我们证明,整个幕上大脑的WMH负担发展并不均匀,WMH的空间特异性反映了区域白质对不同疾病病理损伤的差异脆弱性。我们观察到WMH模式与认知障碍的特异性对应,这是一个新发现。我们表明,我们的数据驱动WMH空间模式可能代表能够区分细动脉硬化相关CSVD、CAA、阿尔茨海默病和正常衰老的WMH空间特征。这为使用这些WMH空间模式作为特定病因的影像学标志物开辟了新的研究途径,有助于解决WMH异质性并改进对驱动WMH发展的潜在机制的理解,帮助解释临床MRI扫描以确定主导的潜在病理过程,并预测可能影响疾病和认知结果的临床相关轨迹。
























 被折叠的 条评论
为什么被折叠?
被折叠的 条评论
为什么被折叠?








