目录
简要总结
本研究旨在通过机器学习方法,利用新发帕金森病(PD)患者的基线白质结构连接性特征(来自弥散张量成像,DTI)和临床数据,预测患者未来向帕金森病轻度认知障碍(PD-MCI)的转化。研究纳入了90名新发PD患者,通过弹性网特征共识排名(ENFCR)方法筛选出重要的临床和结构连接性特征,并使用线性判别分析(LDA)、支持向量机(SVM)、K最近邻(KNN)和朴素贝叶斯(NB)四种分类器构建预测模型。结果显示,基于结构连接性特征的模型表现良好(AUC范围:0.81–0.84;准确率范围:0.75–0.86),与结合临床数据和结构连接性数据的模型表现相似。研究还发现,额叶、顶叶、枕叶、颞叶、岛叶及皮质下核团之间的结构连接性是预测PD-MCI转化的重要特征。尽管研究在样本量和外部验证方面存在局限性,但其结果为早期识别帕金森病患者中高风险发展为认知障碍的个体提供了新的视角,并为未来的干预研究提供了潜在的生物标志物。
摘要:
背景:早期检测帕金森病(PD)患者中高风险发展为轻度认知障碍(MCI)的个体,有助于及时进行干预。白质结构连接性被认为是神经退行性疾病的一个早期且敏感的指标。
目的:研究新发帕金森病(PD)患者的弥散张量成像(DTI)基线白质结构连接性特征是否可以帮助预测个体水平上帕金森病患者发展为帕金森病相关轻度认知障碍(PD-MCI)的转化,方法是使用机器学习技术。
方法:本研究纳入了90名新发帕金森病患者,所有患者均接受了弥散张量成像(DTI)和3D T1加权成像扫描。基于弹性网(Elastic Net)的特征共识排名(ENFCR)方法,结合1000个随机训练集,筛选出重要的临床和结构连接性特征。具体而言,研究人员选择了在1000次训练中被选中超过500次的特征。基于这些特征,训练了四种分类器:线性判别分析(LDA)、支持向量机(SVM)、K最近邻(KNN)和朴素贝叶斯(NB)。最后,使用ROC曲线下面积(AUC)、准确率(ACC)、敏感性(SEN)和特异性(SPE)评估了各模型的性能。
结果:共有57名帕金森病患者被归类为非PD-MCI转化者,33名患者被归类为PD-MCI转化者。仅使用临床数据训练的模型表现中等(AUC范围:0.62–0.68;ACC范围:0.63–0.77;SEN范围:0.45–0.66;SPE范围:0.64–0.84)。使用结构连接性数据训练的模型(AUC范围:0.81–0.84;ACC范围:0.75–0.86;SEN范围:0.77–0.91;SPE范围:0.71–0.88)与同时使用临床和结构连接性数据训练的模型(AUC范围:0.81–0.85;ACC范围:0.74–0.85;SEN范围:0.79–0.91;SPE范围:0.70–0.89)表现相似。
结论:新发帕金森病患者的弥散张量成像(DTI)基线白质结构连接性有助于预测未来轻度认知障碍的转化。
1.引言
认知障碍是帕金森病(PD)最常见的非运动症状之一。轻度认知障碍(MCI)被认为是正常认知与痴呆之间的过渡阶段。帕金森病相关轻度认知障碍(PD-MCI)是帕金森病痴呆(PDD)的已知风险指标,后者在新发帕金森病患者中几乎会在20年内出现在近80%的患者中,并严重影响患者的生活质量。因此,识别帕金森病早期阶段中高风险发展为PD-MCI的患者,并阐明其病理生理学机制,对于实现及时干预和延缓认知衰退至关重要。尽管已经报道了一些用于PD-MCI的临床和影像学生物标志物,但寻找更可靠的生物标志物的工作仍在进行中。与其他生物标志物相比,神经影像学生物标志物是更客观的指标,能够全面反映大脑结构和功能的变化,并揭示一些潜在的病理生理学机制。大多数先前的研究使用了反映基线大脑灰质变化的神经影像学指标,包括颞叶、顶叶、枕叶和海马体积,以预测PD-MCI,而使用白质指标的研究较少。值得注意的是,一些研究表明,在帕金森病患者中,轴突退化先于细胞死亡发生。此外,一些研究通过磁共振成像(MRI)结果表明,白质(WM)的完整性在皮层变薄之前就已受损。弥散张量成像(DTI)所反映的脑区之间的结构连接性是白质完整性的一个重要指标,并被认为与神经炎症、α-突触核蛋白传播和神经元丢失有关。根据最近的一篇综述,结构连接性对于维持远隔脑区的完整性和功能至关重要。一些研究已经使用结构连接性构建了与认知相关的诊断和预测模型,并取得了良好的性能。然而,之前没有研究使用基线结构连接性来预测新发帕金森病患者中PD-MCI的转化风险。与传统统计方法相比,基于机器学习的方法能够处理高维度和复杂的数据,并可用于开发针对个体水平的疾病诊断和预测模型。该研究的目的是开发一种机器学习模型,利用基线白质结构连接性(来自DTI数据)结合临床数据,预测新发帕金森病患者转化为PD-MCI的风险。
2.被试数据以及特征提取
被试纳排:研究中使用的数据均来自帕金森病进展标志物倡议(PPMI)数据库(https://www.ppmi-info.org/)。研究从PPMI中选择的帕金森病(PD)患者符合以下纳入标准:(1)帕金森病确诊时间不超过2年;(2)未经治疗。排除标准如下:(1)缺乏弥散张量成像(DTI)或T1加权成像(T1WI)数据;(2)图像处理错误或图像质量差;(3)基线时诊断为帕金森病轻度认知障碍(PD-MCI)或帕金森病痴呆(PDD);(4)缺乏随访神经心理测试;(5)随访期间发展为帕金森病痴呆(PDD)。被试纳排图如图1所示。
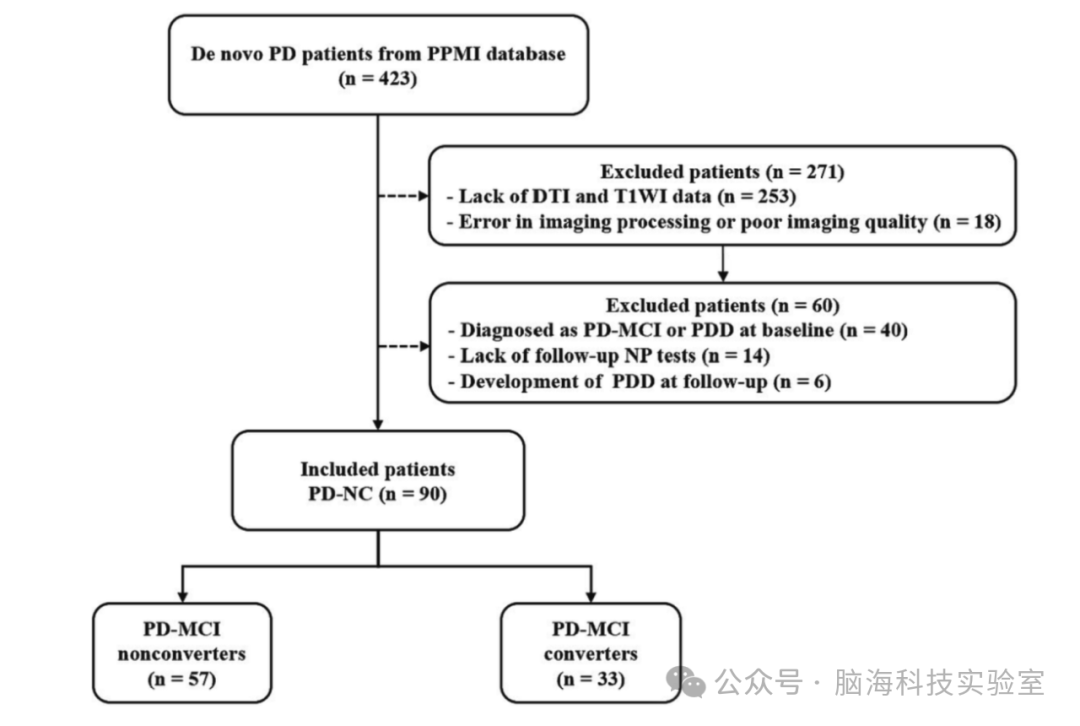
图1 被试纳排图
基线临床评估包括以下内容:
(1)人口统计学变量(年龄、性别、教育年限、发病年龄、从确诊到入组的帕金森病病程,以及帕金森病家族史);
(2)与运动症状相关的变量(Hoehn & Yahr分期、MDS-UPDRS第II部分评分、MDS-UPDRS第III部分评分、MDS-UPDRS总评分、强直评分、震颤评分、震颤为主型/姿势步态不稳型分类,以及改良Schwab & England日常生活活动能力评分);
(3)与认知相关的变量(蒙特利尔认知评估量表(MoCA)用于评估整体认知功能;Benton直线判断测试(BJLO)用于评估视觉空间功能;霍普金斯言语学习测试(HVLT辨别识别、HVLT即时/总回忆、HVLT保持、HVLT假警报、HVLT延迟回忆、HVLT延迟识别)用于评估言语记忆;字母数字排序(LNS)用于评估工作记忆;符号数字模态测试(SDMT)用于评估注意力-处理速度;以及语义流畅性测试(SFT)用于评估言语流畅性);
(4)与其他非运动症状相关的变量(MDS-UPDRS第I部分评分、老年抑郁量表(GDS)评分、状态-特质焦虑问卷总评分、SCOPA-AUT总评分、Epworth嗜睡量表(ESS)评分、快速眼动睡眠行为障碍问卷评分,以及宾夕法尼亚大学嗅觉识别测试(UPSIT)评分)。患者接受了为期5年的随访,神经心理测试在基线时以及每次1年随访时进行。
根据运动障碍学会(MDS)的诊断标准(Level I)(Litvan 等,2012),参与者被分类为患有帕金森病轻度认知障碍(PD-MCI)。具体而言,PD-MCI被定义为蒙特利尔认知评估量表(MoCA)得分低于26分,或者以下认知测试中有两项或更多测试的得分低于标准化均值1.5个标准差(SD)(霍普金斯言语学习测试总回忆得分≤35;霍普金斯言语学习测试识别辨别得分≤35;Benton直线判断测试得分≤6;字母数字排序得分≤6;语义流畅性测试得分≤35;或符号数字模态测试得分≤35)。
PD-MCI转化者的定义:基线时认知功能正常的帕金森病患者,在随后的5年随访期内发展为PD-MCI。
PD-MCI非转化者的定义:基线时认知功能正常且在5年随访期间认知功能保持稳定的帕金森病患者。
所有磁共振成像(MRI)检查均使用3.0 T MRI扫描仪(美国西门子医疗)按照标准协议进行。
3D T1加权成像使用磁化准备快速梯度回波(MPRAGE)序列,参数如下:重复时间(TR)= 2300毫秒,回波时间(TE)= 2.98毫秒,体素大小 = 1×1×1 mm³,翻转角 = 9°。
弥散加权成像使用回波平面成像序列,参数如下:b0图像数量 = 1,b值 = 1000 s/mm²,扩散方向数量 = 64,TR/TE = 900/80毫秒,体素大小 = 2×2×2 mm³,翻转角 = 90°。
研究使用基于FMRIB软件库(FSL)、Octave和MATLAB的Pipeline系统(PSOM),以及Diffusion Toolkit和MRIcron的PANDA工具箱分析DTI数据,以T1加权磁共振成像(MRI)数据作为解剖学参考。首先,对DTI数据进行预处理,包括校正头动和涡流畸变以及去除非脑组织。为了构建脑网络,首先使用连续跟踪纤维分配(FACT)算法进行确定性纤维追踪,设置纤维追踪在到达各向异性分数(FA)值 < 0.2的体素或转向角度 < 45°时终止。研究将由脑网络图谱(Brainnetome Atlas)分割的210个皮质和36个皮质下亚区定义为节点,并将两个区域之间的纤维平均长度(FL)、纤维数量(FN)和纤维平均FA值定义为边。最终,研究人员得到了三个246×246的连接矩阵,包括FL加权连接矩阵、FN加权连接矩阵和FA加权连接矩阵。考虑到矩阵对角线两侧的值相等,所以研究仅取矩阵右上角的值。综上所述,研究基于DTI数据获得了246×246/2×3 = 90774个白质特征。
特征选择:共获得了32个临床变量和90,774个结构连接性指标。研究将这些特征分为三类:(1)临床变量;(2)白质变量(结构连接性);以及(3)临床和白质变量。对于结构连接性指标,使用50%的阈值来排除假阳性结构连接(即,如果50%的个体中不存在某种结构连接,则认为该结构连接是假阳性的)。研究人员使用z分数将每个变量标准化为零均值和单位方差,以减少不同单位的影响。此外,使用t检验和基于弹性网的特征共识排名(ENFCR)来选择特征。首先,在训练集中,研究使用t检验去除组间差异不显著(p > 0.01)的特征。
然后,研究使用ENFCR来降低特征的维度。ENFCR算法包括多个弹性网,可用于识别对分类有显著贡献的特征,并根据它们被选择的频率对特征进行排名。具体而言,研究人员将帕金森病患者随机分为训练集(50名受试者,包括25名PD-MCI转化者和25名PD-MCI非转化者)和测试集(40名受试者,包括32名PD-MCI转化者和8名PD-MCI非转化者)。为了测试其稳健性,研究还将帕金森病患者随机分为训练集(46名受试者,包括23名PD-MCI转化者和23名PD-MCI非转化者)和测试集(44名受试者,包括34名PD-MCI转化者和10名PD-MCI非转化者)。在训练集中,应用ENFCR算法,使用“自助法”(bootstrap)算法在重新采样的1000个训练集中选择特征。最后,将所有特征按照在1000次实验中被选择的频率从高到低进行排序。被选择超过500次的特征被认为是稳定且重要的特征,用于模型构建。总体而言,研究认为通过ENFCR算法在多次实验中获得每个特征被选择的频率,可以量化特征的价值,从而最小化数据依赖性并增加特征选择的一致性.
3.模型构建与统计分析
为了构建模型,研究使用了四种分类器:线性判别分析(LDA)、支持向量机(使用线性核的SVM)、K最近邻(KNN)和朴素贝叶斯(NB)。研究人员再次使用上述保留的特征,在1000个通过自助法(bootstrap)重新采样的训练集中对这四种分类器进行训练,并基于测试集评估模型性能。模型性能的评估指标包括接收者操作特征曲线下面积(AUC)、准确率(ACC)、敏感性(SEN)和特异性(SPE)。研究还从1000个重新采样的数据集中提取了SVM分类器中所选特征的平均权重。
在本研究中,使用SPSS软件(版本26.0)对临床变量进行统计分析。通过Shapiro-Wilk(SW)检验评估数据的正态性分布情况。对于呈正态分布的连续变量,以均值(标准差)表示,并采用独立样本t检验比较组间差异。对于不符合正态分布的连续变量,以中位数(四分位间距)表示,并采用Mann-Whitney U检验比较组间差异。分类变量以百分比表示,并采用卡方检验比较组间差异。统计学显著性水平设定为双侧p < 0.05。
4.结果
在本研究中,共有255名帕金森病(PD)患者因缺乏弥散张量成像(DTI)和T1加权成像(T1WI)数据而被排除;18名患者因图像处理错误或图像质量差被排除;40名患者因被诊断为帕金森病轻度认知障碍(PD-MCI)或帕金森病痴呆(PDD)而被排除;14名患者因缺乏随访神经心理(NP)测试而被排除;6名患者因随访期间发展为帕金森病痴呆(PDD)而被排除。经过上述排除后,最终纳入了90名帕金森病患者,其中57名被识别为PD-MCI非转化者,33名被识别为PD-MCI转化者。帕金森病患者的基线临床特征列于表1。PD-MCI非转化者和PD-MCI转化者之间在年龄、性别、MDS-UPDRS第III部分评分、霍普金斯言语学习测试(HVLT)辨别识别评分、HVLT即时/总回忆评分、HVLT保持评分、HVLT假警报评分、HVLT延迟回忆评分、HVLT延迟识别评分、字母数字排序评分、语义流畅性总评分、符号数字模态评分以及蒙特利尔认知评估(MoCA)评分方面存在显著差异。在不同组之间,教育年限和Benton直线判断测试评分未发现显著差异。
表1 人口统计学与临床特征
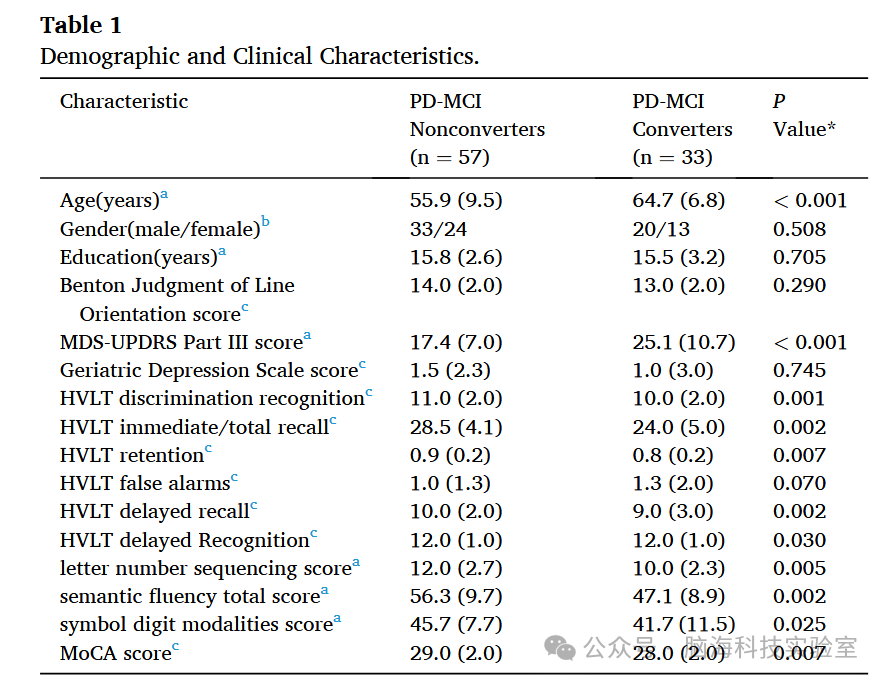
模型性能总结见图2。仅使用临床数据训练的模型表现中等(AUC范围:0.62–0.68;准确率ACC范围:0.63–0.77;敏感性SEN范围:0.45–0.66;特异性SPE范围:0.64–0.84)。使用结构连接性数据训练的模型(AUC范围:0.81–0.84;准确率ACC范围:0.75–0.86;敏感性SEN范围:0.77–0.91;特异性SPE范围:0.71–0.88)与同时使用临床数据和结构连接性数据训练的模型(AUC范围:0.81–0.85;准确率ACC范围:0.74–0.85;敏感性SEN范围:0.79–0.91;特异性SPE范围:0.70–0.89)表现相似。此外,对于PD-MCI转化者,训练集和测试集按7:3划分时,模型性能仅略有下降(表2)。
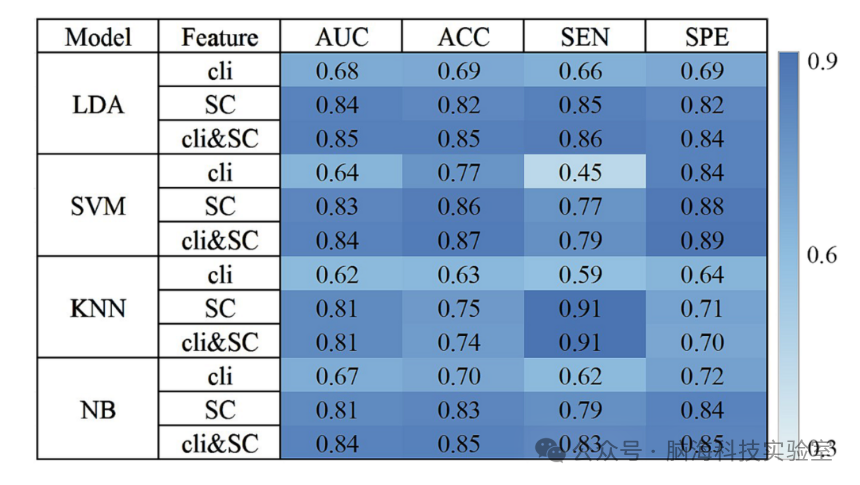
图2 模型性能总结图
表2:数据集按7:3划分(训练数据集与测试数据集在PD-MCI转换器中的模型性能)。
模型中选择的特征如图3和图4所示。无论是仅使用临床数据还是将临床数据与结构连接性数据结合来构建PD-MCI预测模型,MDS-UPDRS第III部分评分均被选为临床变量之一。在仅使用临床数据训练的模型中,年龄也被选中。在使用结构连接性数据训练的模型以及同时使用临床和结构连接性数据训练的模型中,共选择了9个结构连接性特征,包括:
· 左额下回尾状区45(IFG.L.A45c)与左额下回岛盖区44(IFG.L.A44op)之间的平均纤维长度(FL);
· 右额下回岛盖区44(IFG.R.A44op)与右背侧无颗粒状岛叶(INS.R.dIa)之间的平均FL;
· 右中央后回1/2/3区(舌和喉区)(PoG.R.A1/2/3tonIa)与右背侧无颗粒状岛叶(INS.R.dIa)之间的平均FL;
· 左顶上小叶后中央区7(SPL.L.A7pc)与左楔前叶内侧区5(Pcun.L.A5m)之间的平均各向异性分数(FA);
· 右眶额内侧区11(OrG.R.A11m)与右基底节腹侧尾状核(BG.R.vCa)之间的平均纤维数量(FN);
· 左尾状海马(Hipp.L.cHipp)与左尾状颞侧丘脑(Tha.L.cTtha)之间的平均FN;
· 右下顶小叶喙背侧区40(PFt)(IPL.R.A40rd)与右中央后回2区(PoG.R.A2)之间的平均FL;
· 左中腹侧枕叶皮层尾状楔叶回(MVOcC.L.cCunG)与左外侧枕叶皮层内侧上枕回(LOcC.L.msOccG)之间的FL;
· 左额中回背侧9/46区(MFG.L.A9/46d)与左额中回腹侧9/46区(MFG.L.A9/46v)之间的FL。
此外,仅在使用结构连接性特征训练的模型中,还选择了以下特征:
· 右外侧枕叶皮层枕极皮层(LOcC.R.OPC)与右外侧枕叶皮层下枕回(LOcC.R.iOccG)之间的平均FL;
· 左基底节背侧尾状核(BG.L.dCa)与左后顶侧丘脑(Tha.L.Pptha)之间的FL;
· 左颞中回喙侧区21(MTG.L.A21r)与左颞下回中间外侧区20(ITG.L.A20il)之间的平均FA。
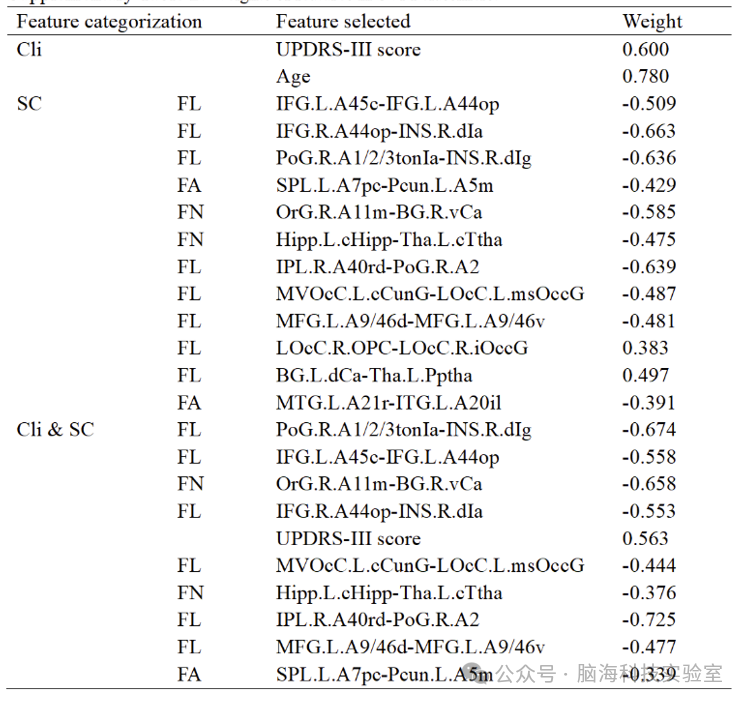
SVM分类器中的特征权重总结在表3中。MDS-UPDRS第III部分评分、年龄、LOcC.R.OPC与LOcC.R.iOccG之间的平均FL、BG.L.dCa与Tha.L.Pptha之间的平均FL显示出正权重,表明这些值较高的患者有更高的PD-MCI转化可能性。相比之下,其他结构连接性特征显示出负权重,表明这些值较低的患者有更高的PD-MCI转化可能性。
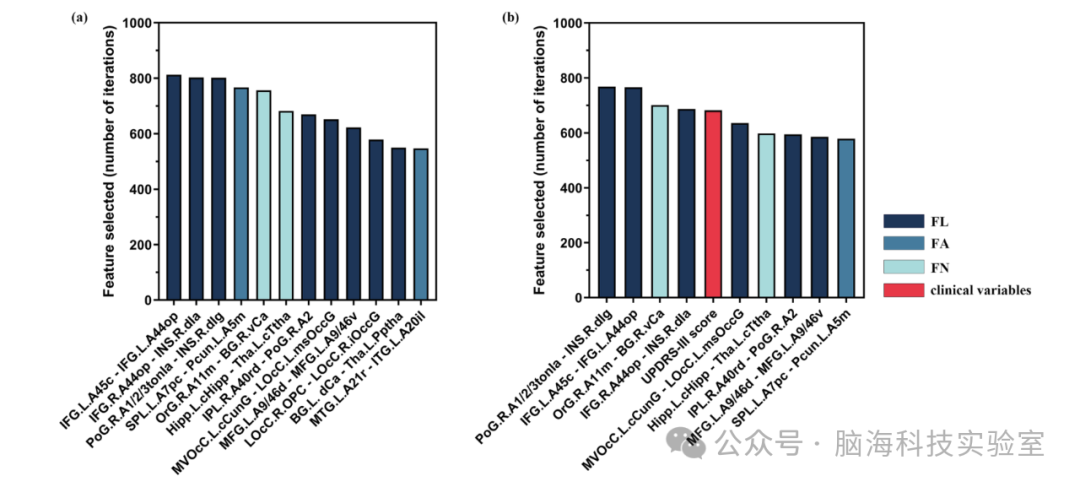
图3 帕金森病分类选择的特征频率
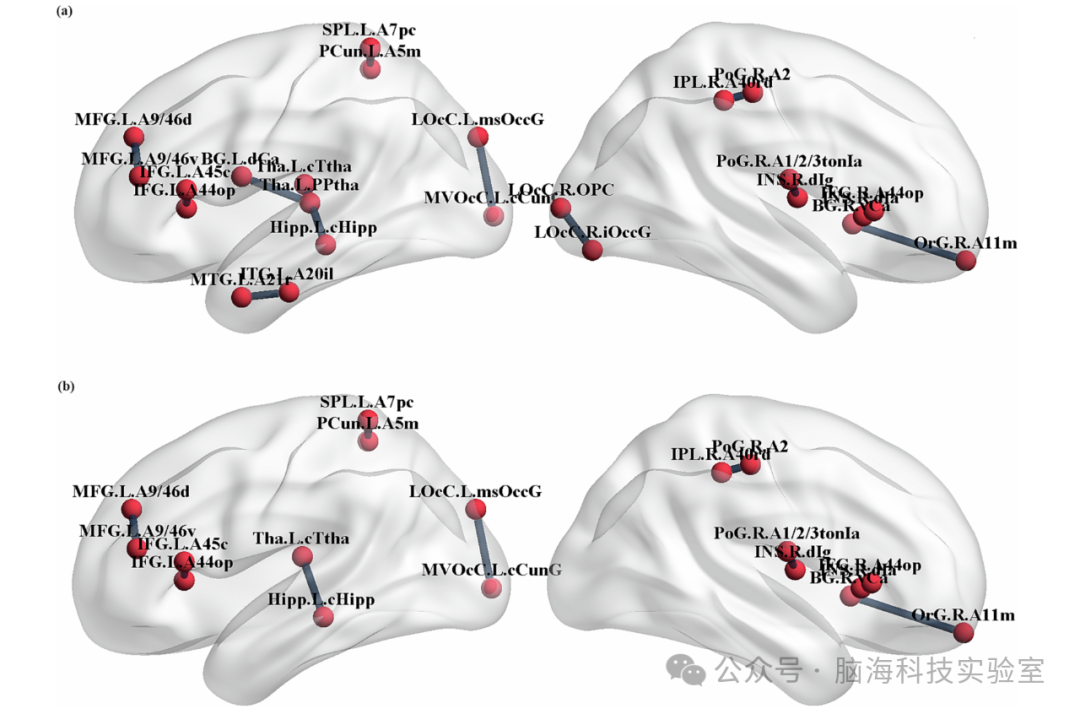
图4 根据不同组合的结构连通性特征分布。
表3 SVM分类器中的特征权重总结
5.总结
研究表明,通过利用机器学习,基线白质结构连接性特征可用于在个体水平上预测新发帕金森病患者(PD-NC)未来向帕金森病轻度认知障碍(PD-MCI)的转化。仅使用临床数据训练的模型表现中等(AUC范围:0.62–0.68;准确率ACC范围:0.63–0.77;敏感性SEN范围:0.45–0.66;特异性SPE范围:0.64–0.84)。基于结构连接性特征训练的模型(AUC范围:0.81–0.84;准确率ACC范围:0.75–0.86;敏感性SEN范围:0.77–0.91;特异性SPE范围:0.71–0.88)与同时使用临床数据和结构连接性特征训练的模型(AUC范围:0.81–0.85;准确率ACC范围:0.74–0.85;敏感性SEN范围:0.79–0.91;特异性SPE范围:0.70–0.89)表现相似。此外,研究结果通过确认额叶、顶叶、枕叶、颞叶、岛叶和皮质下核团之间的结构连接性作为重要特征,可能揭示了PD-MCI转化的病理生理学机制。与以往的研究一致,研究表明,基线MDS-UPDRS第III部分评分和年龄是帕金森病患者认知障碍的重要预测因子。Harvey等人指出,利用PPMI数据,基线与认知相关的评分有助于预测帕金森病患者的认知状态变化。然而,尽管在文章的研究中一些基线认知变量根据特征排序排名较高,但这些特征在1000次实验中被选择的次数少于500次。文章推测这是因为Harvey的研究包括了PD-MCI和PDD转化者,而文章的分析仅包括PD-MCI转化者。Phongpreecha等人也发现,尽管认知测试是未来PDD转化的最重要预测因子,但它不能可靠地预测PD-MCI转化。此外,未来应考虑更大的样本量以验证研究人员的发现。
在研究中,选择的特征涉及额下回、额中回、眶额回、尾状核和丘脑。额叶、尾状核和丘脑被认为参与多种重要的认知功能。此外,以往的研究表明,皮层-纹状体-丘脑-皮层环路在执行功能中发挥重要作用。此外,一项纵向研究结果显示,左侧外侧眶额叶皮层的脑血流(CBF)在转化为PD-MCI的患者中显著降低,表明眶额叶皮层纵向CBF的减少可能会影响帕金森病患者的认知功能。岛叶与多个脑区(如基底节和额叶、顶叶、颞叶皮层)高度连接并相互作用,因此在多种认知过程中发挥核心作用。一项纵向研究结果显示,基线时左侧岛叶灰质密度的显著减少可能预示着PD-MCI患者最终发展为痴呆。此外,在帕金森病患者中,岛叶的18F-FDG摄取与执行功能显著相关。海马体中路易体的积累程度与帕金森病患者的认知障碍严重程度相关。海马体亚区的萎缩可能是预测PD-NC向PD-MCI转化的重要生物标志物。此外,海马体的MD值是识别PD-NC和PD-MCI患者的重要特征,与MoCA评分显著负相关。楔前叶和顶下小叶是默认模式网络(DMN)的关键节点,在认知处理中发挥着重要作用。楔前叶的低代谢增加与帕金森病患者的认知衰退增加相关,基线楔前叶的FDG-PET数据可用于区分PDD转化者和稳定的PD-MCI患者。顶下小叶参与广泛的认知任务,包括空间注意力、语言处理和情景记忆回忆。帕金森病患者双侧顶下小叶的功能连接减少与多种认知参数显著相关。此外,在研究中,还选择了枕叶和颞叶区域的特征,包括楔叶、上枕回、下枕回、中颞回和下颞回。枕叶对于记忆相关的视空间信息处理至关重要,而MOG是视觉皮层的重要组成部分。枕叶皮层萎缩与帕金森病患者的幻觉有关,异常的幻觉可能会增加对认知障碍的易感性。下颞回是腹侧视觉通路的最后部分,颞叶萎缩与PDD患者的视空间能力受损有关。
局限性:首先,由于研究对象的特殊性(新诊断,5年随访),本研究的样本量有限,尽管研究使用了1000次自助法(bootstrap)和不同的分类器来评估研究人员的发现。在未来的研究中,应使用更大的样本量来验证这些发现。其次,由于PPMI是一个新发帕金森病患者的队列,其使用的认知量表与其他研究不同,因此没有与PPMI相似的可行的外部队列来验证研究人员的发现。第三,PPMI队列中使用MDS一级评分而不是二级诊断标准来诊断PD-MCI,可能导致错误的诊断。最后,患者在随访期间接受了治疗,这可能会干扰对认知障碍的诊断。
精读分享
主题内容:
数据:
本研究中,共有255名帕金森病(PD)患者因缺乏弥散张量成像(DTI)和T1加权成像(T1WI)数据而被排除;18名患者因图像处理错误或图像质量差被排除;40名患者因被诊断为帕金森病轻度认知障碍(PD-MCI)或帕金森病痴呆(PDD)而被排除;14名患者因缺乏随访神经心理(NP)测试而被排除;6名患者因随访期间发展为帕金森病痴呆(PDD)而被排除。经过上述排除后,最终纳入了90名帕金森病患者,其中57名被识别为PD-MCI非转化者,33名被识别为PD-MCI转化者。。PD-MCI非转化者和PD-MCI转化者之间在年龄、性别、MDS-UPDRS第III部分评分、霍普金斯言语学习测试(HVLT)辨别识别评分、HVLT即时/总回忆评分、HVLT保持评分、HVLT假警报评分、HVLT延迟回忆评分、HVLT延迟识别评分、字母数字排序评分、语义流畅性总评分、符号数字模态评分以及蒙特利尔认知评估(MoCA)评分方面存在显著差异。在不同组之间,教育年限和Benton直线判断测试评分未发现显著差异。
方法:
研究使用了四种分类器:线性判别分析(LDA)、支持向量机(使用线性核的SVM)、K最近邻(KNN)和朴素贝叶斯(NB)。研究人员再次使用上述保留的特征,在1000个通过自助法(bootstrap)重新采样的训练集中对这四种分类器进行训练,并基于测试集评估模型性能。模型性能的评估指标包括接收者操作特征曲线下面积(AUC)、准确率(ACC)、敏感性(SEN)和特异性(SPE)。研究还从1000个重新采样的数据集中提取了SVM分类器中所选特征的平均权重。
在本研究中,使用SPSS软件(版本26.0)对临床变量进行统计分析。通过Shapiro-Wilk(SW)检验评估数据的正态性分布情况。对于呈正态分布的连续变量,以均值(标准差)表示,并采用独立样本t检验比较组间差异。对于不符合正态分布的连续变量,以中位数(四分位间距)表示,并采用Mann-Whitney U检验比较组间差异。分类变量以百分比表示,并采用卡方检验比较组间差异。统计学显著性水平设定为双侧p < 0.05。
结果:
仅使用临床数据训练的模型表现中等(AUC范围:0.62–0.68;准确率ACC范围:0.63–0.77;敏感性SEN范围:0.45–0.66;特异性SPE范围:0.64–0.84)。使用结构连接性数据训练的模型(AUC范围:0.81–0.84;准确率ACC范围:0.75–0.86;敏感性SEN范围:0.77–0.91;特异性SPE范围:0.71–0.88)与同时使用临床数据和结构连接性数据训练的模型(AUC范围:0.81–0.85;准确率ACC范围:0.74–0.85;敏感性SEN范围:0.79–0.91;特异性SPE范围:0.70–0.89)表现相似。此外,对于PD-MCI转化者,训练集和测试集按7:3划分时,模型性能仅略有下降。
无论是仅使用临床数据还是将临床数据与结构连接性数据结合来构建PD-MCI预测模型,MDS-UPDRS第III部分评分均被选为临床变量之一。在仅使用临床数据训练的模型中,年龄也被选中。在使用结构连接性数据训练的模型以及同时使用临床和结构连接性数据训练的模型中,共选择了9个结构连接性特征。MDS-UPDRS第III部分评分、年龄、LOcC.R.OPC与LOcC.R.iOccG之间的平均FL、BG.L.dCa与Tha.L.Pptha之间的平均FL显示出正权重,表明这些值较高的患者有更高的PD-MCI转化可能性。相比之下,其他结构连接性特征显示出负权重,表明这些值较低的患者有更高的PD-MCI转化可能性。
挑战与未来展望:
1. 样本量有限
挑战:由于研究对象的特殊性(新诊断的帕金森病患者且随访期长达5年),样本量有限。尽管研究中使用了1000次自助法(bootstrap)和不同的分类器来评估结果,但样本量的限制可能影响模型的稳定性和泛化能力。
未来展望:未来的研究应考虑使用更大的样本量来验证这些发现,以提高模型的准确性和可靠性。
2. 缺乏外部验证队列
挑战:PPMI(帕金森病进展标志物倡议)队列是针对新发帕金森病患者的,其使用的认知量表与其他研究不同,因此难以找到与PPMI相似的外部队列来验证研究结果。
未来展望:需要寻找或构建与PPMI队列相似的外部数据集,以进行独立验证,从而进一步确认模型的有效性。
3. 诊断标准的局限性
挑战:PPMI队列中使用了MDS一级评分标准来诊断PD-MCI,而不是更详细的二级诊断标准。这可能导致部分患者被误诊,影响研究结果的准确性。
未来展望:未来的研究可以考虑结合更严格的诊断标准(如MDS二级标准),以提高诊断的准确性和研究结果的可靠性。
4. 治疗对认知诊断的潜在干扰
挑战:患者在随访期间接受了治疗,这可能对认知障碍的诊断产生干扰,影响模型对PD-MCI转化的预测能力。
未来展望:未来的研究可以考虑在治疗前后分别进行认知评估,或者使用更复杂的统计方法来控制治疗因素的影响。
5. 特征选择与模型优化
挑战:尽管研究中使用了多种机器学习方法和特征选择技术(如ENFCR),但仍有部分特征在多次实验中被选择的频率较低,可能影响模型的稳定性和解释性。
未来展望:进一步优化特征选择方法,结合更多的临床和影像学特征,开发更精确的预测模型。
6. 多模态数据的整合
挑战:当前研究主要集中在白质结构连接性特征,而其他潜在的生物标志物(如灰质体积、代谢指标等)尚未充分整合。
未来展望:结合多模态数据(如PET、fMRI等)和多种生物标志物,开发更全面的预测模型,以更好地揭示PD-MCI转化的病理生理机制。
7. 长期随访与动态评估
挑战:当前研究的随访期为5年,但PD-MCI的转化可能是一个更长期的过程。
未来展望:进行更长期的随访研究,动态评估患者的认知状态变化,以更好地预测PD-MCI的转化。
总结:
本研究利用机器学习方法,结合弥散张量成像(DTI)的白质结构连接性特征和临床数据,成功构建了预测新发帕金森病患者向轻度认知障碍(PD-MCI)转化的模型,为早期干预和延缓认知衰退提供了潜在的生物标志物和工具。
参考文献:
Huang X, He Q, Ruan X, et al. Structural connectivity from DTI to predict mild cognitive impairment in de novo Parkinson’s disease. NeuroImage Clin 2024;41:103548; doi: 10.1016/j.nicl.2023.103548.
























 4571
4571

 被折叠的 条评论
为什么被折叠?
被折叠的 条评论
为什么被折叠?








