2020年11月20日国家医保局发布DIP技术规范和DIP病种目录1.0版。
《病种库》将主目录区分为核心病种近11553组,综合病种2499组,各试点城市的病种目录库的分组规则与《病种库》保持一致。国家医保局统一组织使用试点城市报送的历史数据形成各试点城市的病种目录库。各试点城市在试点过程中按照统一的分组规则不断完善本地的病种目录库。
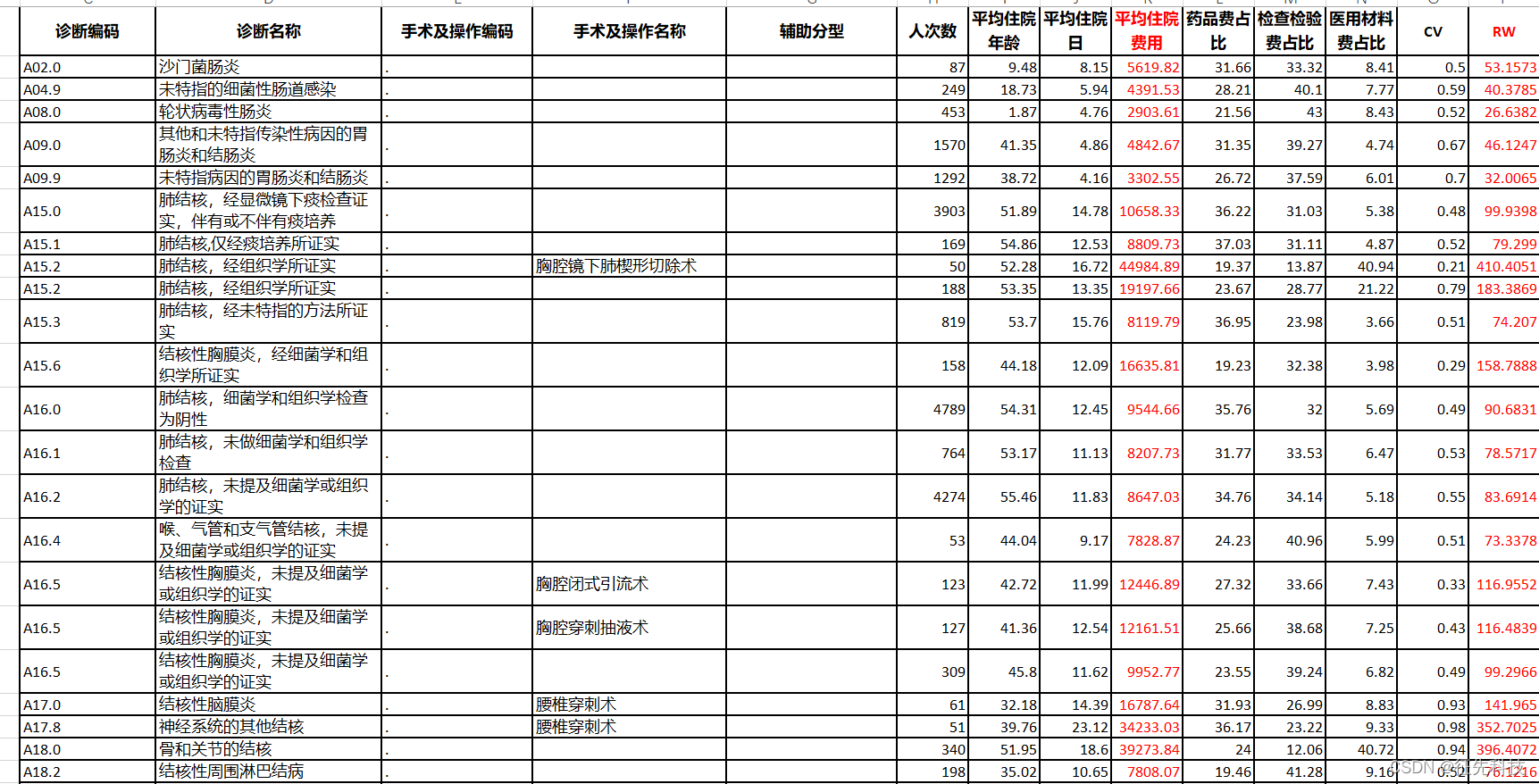
按照病种分值付费方式,DIP一般当地医保局会通过大数据分析,会提供本地的一些标杆值,比如平均住院日,药品比例,卫材比例等。
按病种分值付费是指在基本医疗保险统筹基金支付本统筹区内住院医疗费的总额预算内,根据各病种均次费用与某固定值(或基准病种)的比例关系确定相应的病种分值,按照医疗机构服务能力和水平确定医院系数,年终医保经办部门根据医院得到的总分值和系数,按约定规则进行住院费用结算的付费方式。
从当前各地区情况来看,落地常分成两步走:第一步仅基于主目录,即主诊断+主操作+病例数进行落地,不考虑次要诊断,肿瘤转移,放化疗及离院方式等因素,故对数据质量要求较低。第二步则需加入病种第三层辅助目录进行考量,即肿瘤程度及病情程度,对次要诊断填写要求较高。
目前由于没有关于并发症/合并症(其他诊断)(疾病严重程度辅助目录库)对于DIP分组的影响分析。主要诊断编码与主要手术/操作编码是影响DIP分组的关键因素。
(一)诊断及操作编码识别规则
病案首页的主要诊断编码(取小数点后一位,以下简称"诊断编码",也就是诊断目录中的亚目)。例如∶肺动脉栓塞I74.800x021,识别为动脉的栓塞和血栓形成,其他的(I74.8)。
病案首页的手术与操作编码取原始编码。例如∶ 经皮冠状动脉球囊扩张成形00.6600x004,识别为经皮冠状动脉球囊扩张成形术00.6600x004(原代码)。
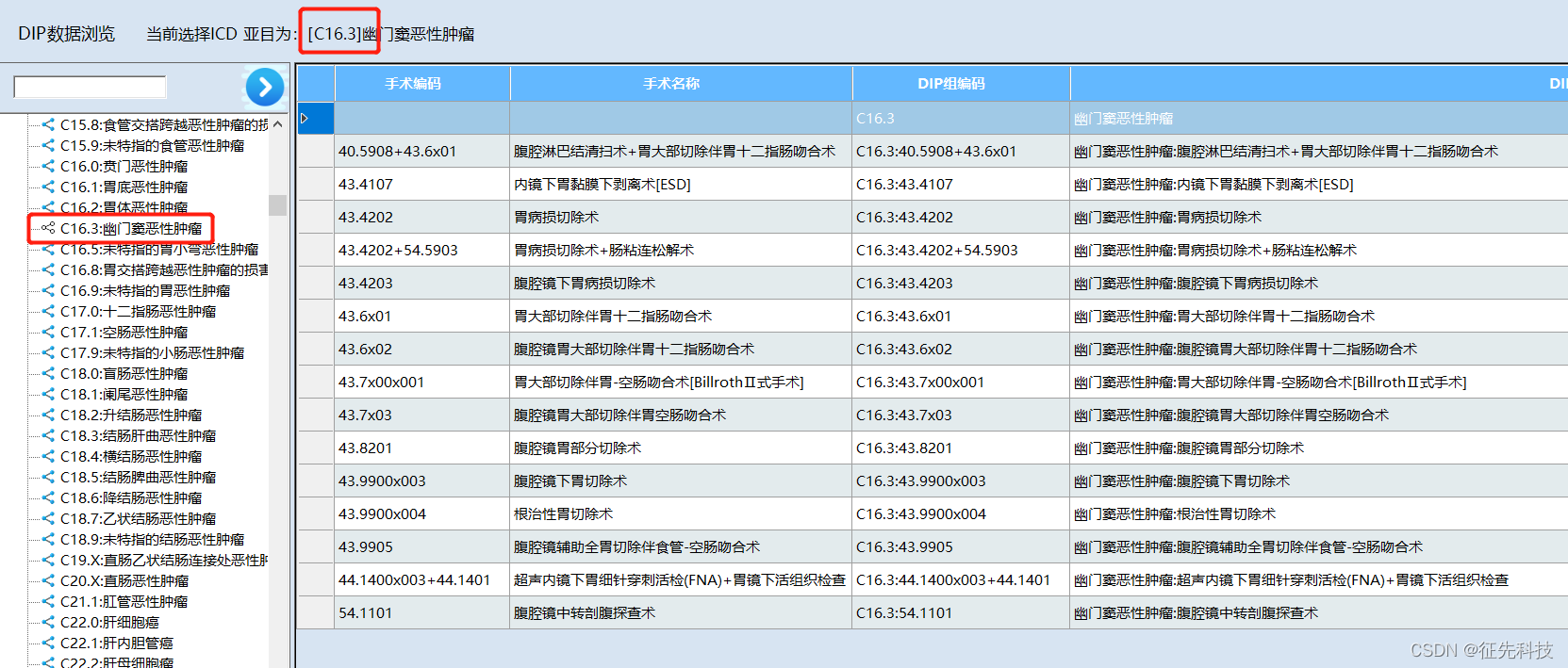
(二)病种分值入组规则
规则一:病案首页的诊断编码和操作编码与当地医保局发布的病种分值表能够完全匹配时,则入组唯—匹配的病种组。
规则二∶
①病案首页的诊断能匹配病种分值表的有关病种组,操作编码多于相关病种组的操作时,优先入组匹配操作数量最多的病种组;
②如果同时可匹配多个操作数量相同的病种组时,优先入组该病例的诊次费用与病种分值表中相关病种组的次均费用最接近(病例的诊次费用-病种分值表中相关病种组的次均费用的最小绝对值)的病种组;
③如费用最接近的病种组出现两个以上有高有低分值时,取高分值的病种组;如对应到的病种组出现两个以上相同分值时,选其一。举例如下:
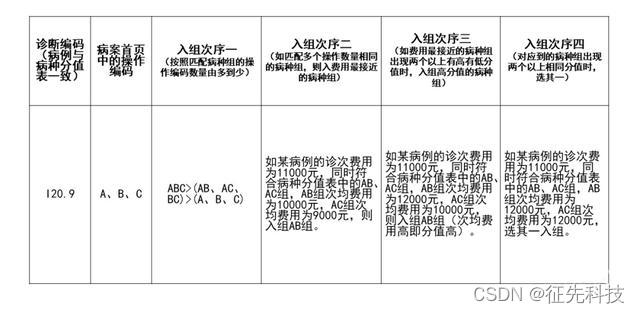
规则三∶
按上述规则均不能入组的病例归入综合病种。(上述入组规则的优先级为规则一>规则二>规则三。)
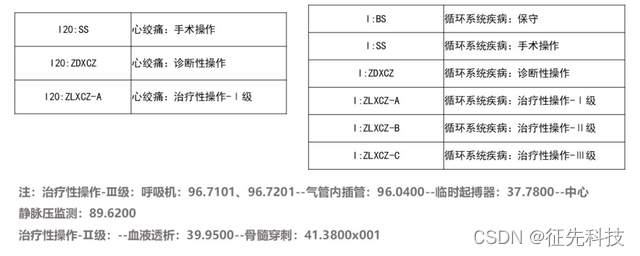
核心病种与综合病种的差异在于,前者直接将治疗方式作为分组的依据(一个诊断+一种治疗方式,即为一个核心病种);而综合病种则因为病例数量较少,按照治疗方式(而不是诊断+治疗方式)进行分组,目前确定的治疗方式包括保守治疗、诊断性操作、治疗性操作、相关手术四类。
DRG和DIP都遵从了国际社会DRG的普遍做法,如相对权重(Related Weight,RW)、费率(Payment Rate)、病例组合指数(Case Mix Index,CMI)、变异系数(Coefficient of Variation,CV)、费用消耗指数(含药品和耗材的消耗指数)、时间消耗指数、死亡风险评分等方面,DIP与DRG思路相同
DIP分组器:可以根据患者多诊断,分析每个诊断和手术的分组组合。
主诊断不同,入组不同,费用,权重也不同。
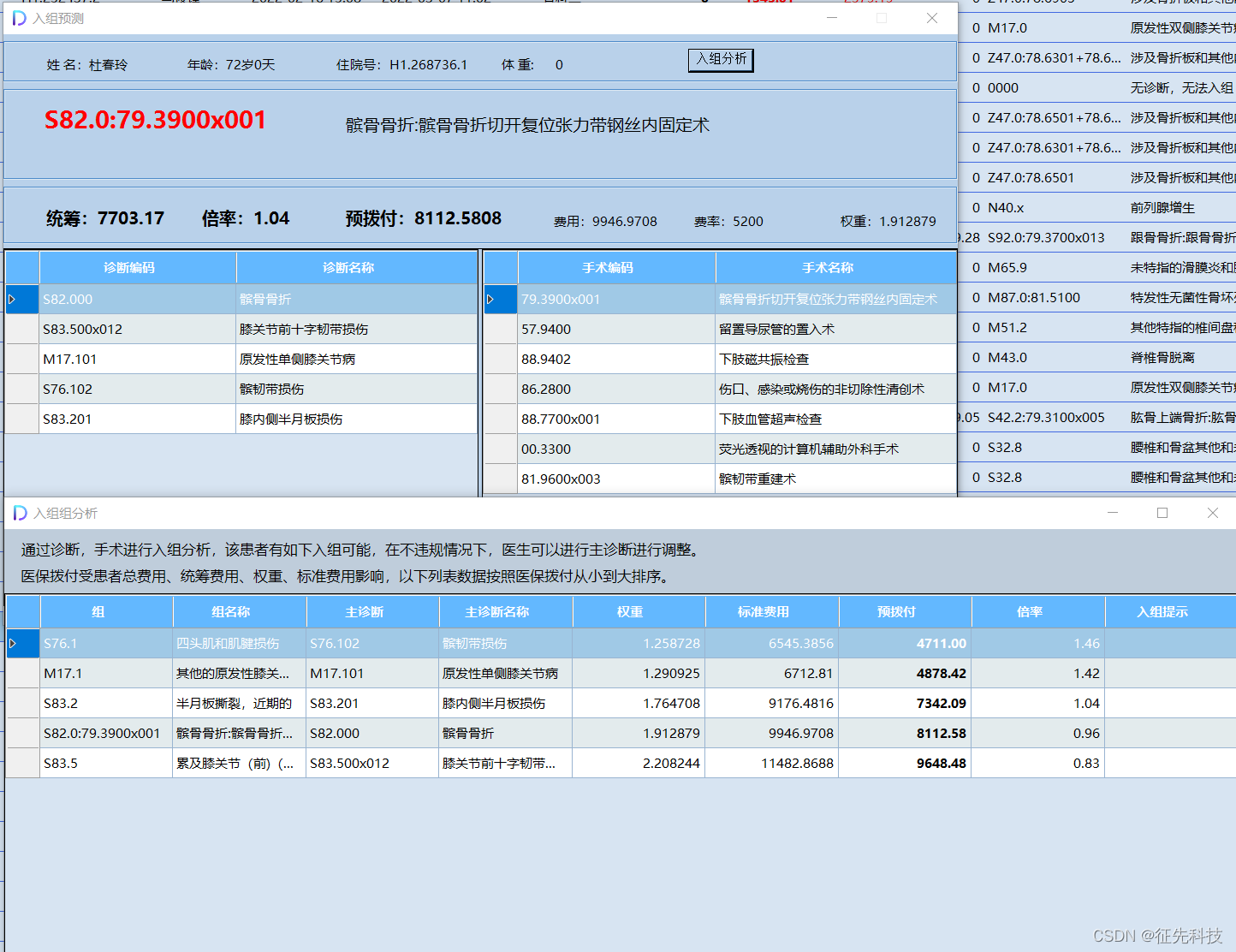
仅供参考



























 3451
3451

 被折叠的 条评论
为什么被折叠?
被折叠的 条评论
为什么被折叠?










